出典:前立腺癌の診断〜リスク分類とノモグラムについて〜東邦大学医療センター 佐倉病院 泌尿器科 准教授 神谷 直人先生 2019/02/06




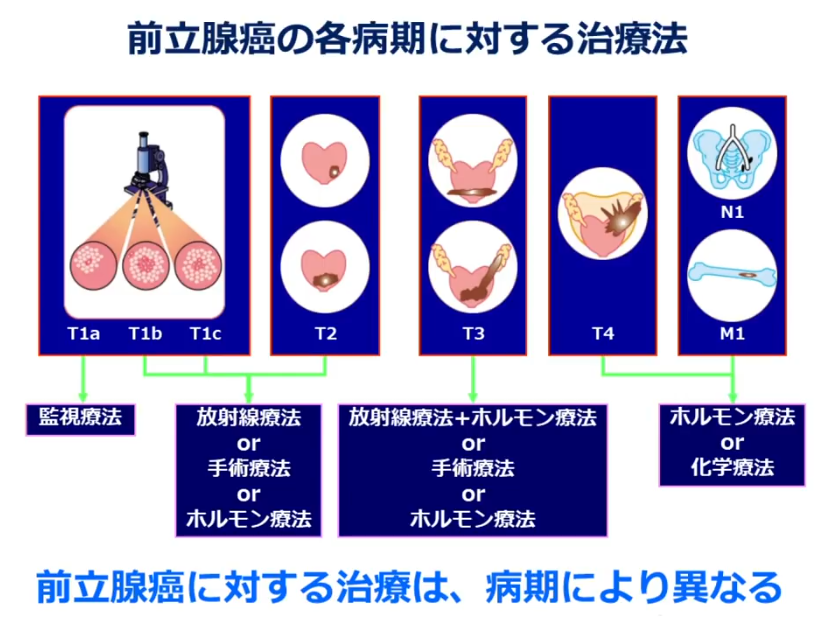
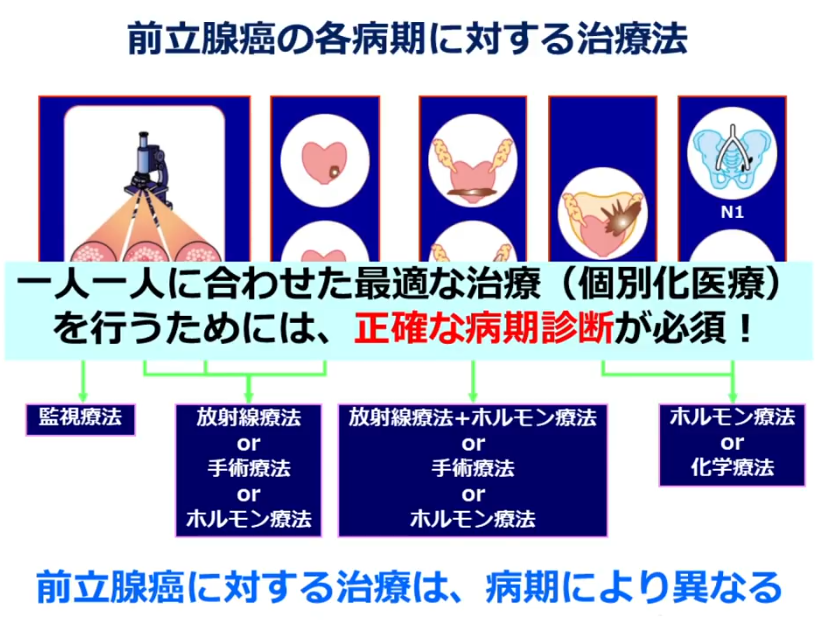


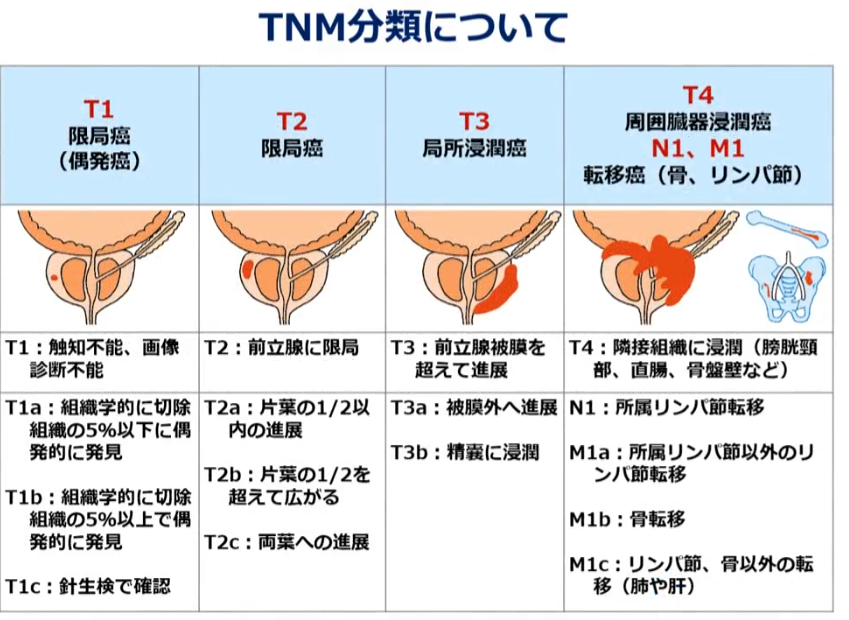
■数字が大きくなるほどガン進行が進んでいる


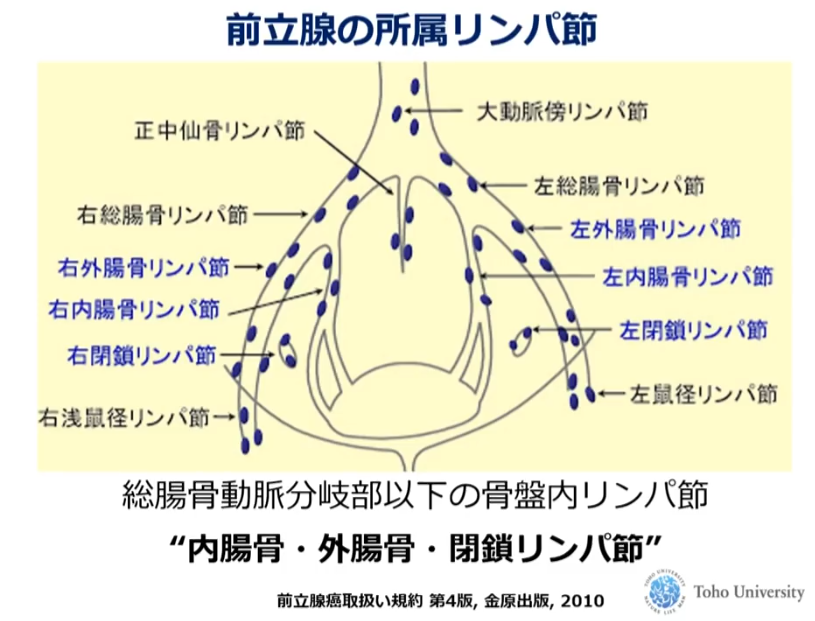
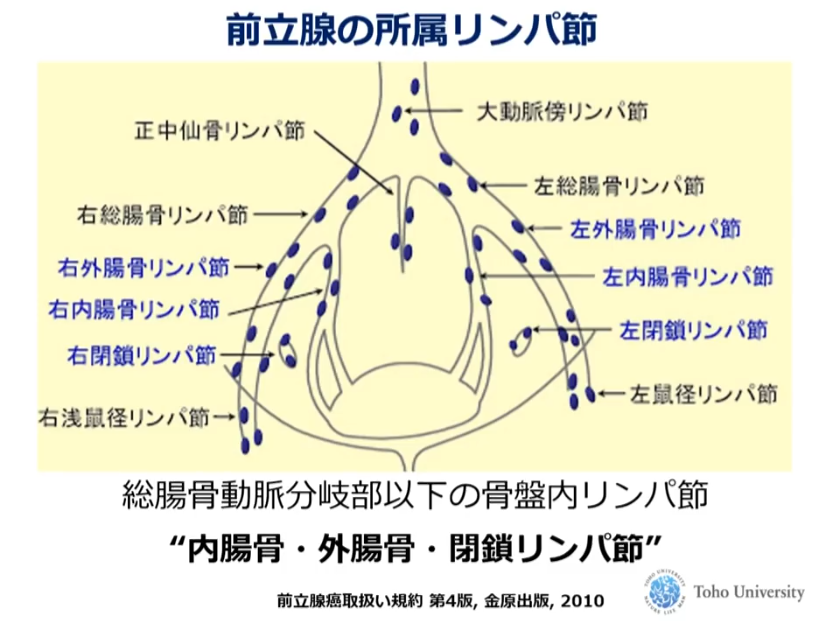
■前立腺のリンパ節
・内腸骨
・外腸骨
・閉鎖リンパ節
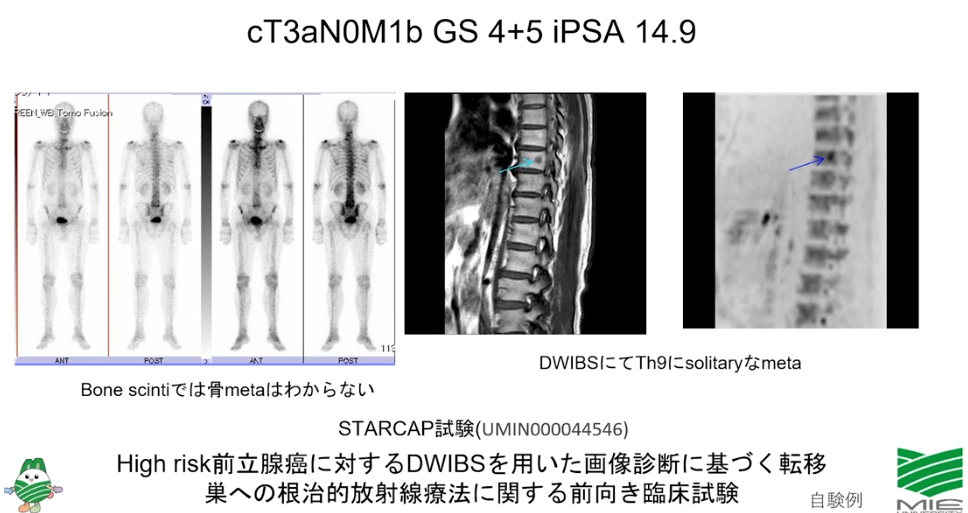
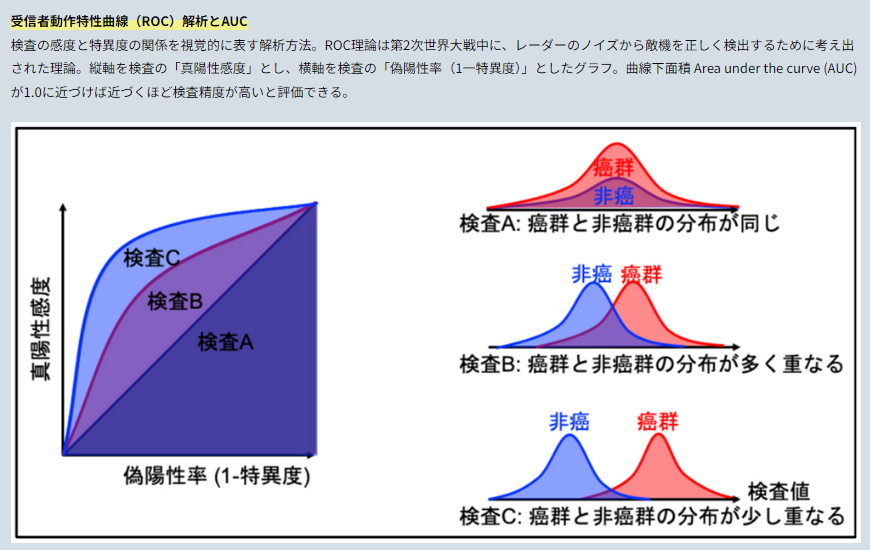
■骨シンチ・全身MRI-DWIBS・PSMA-PETのリンパ節転移検出性能比較
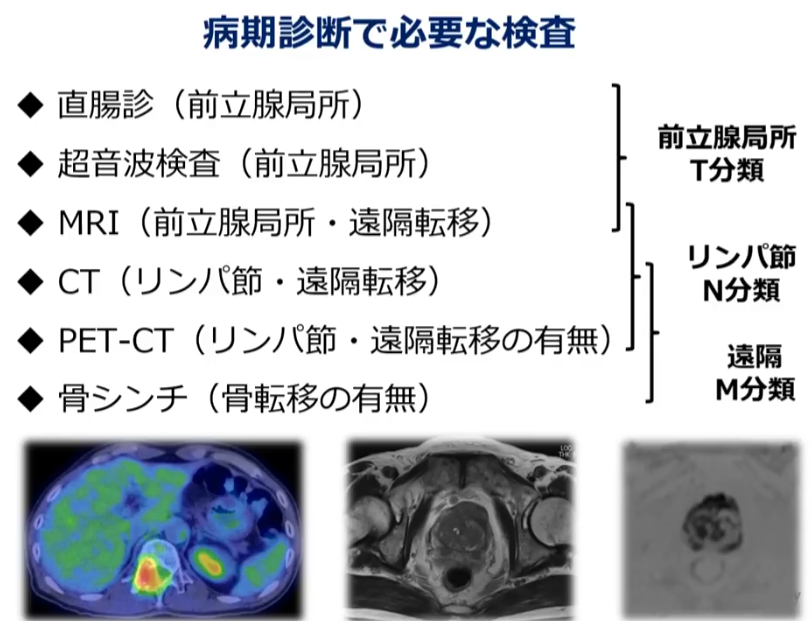
<参考情報:病期診断>
・ステージ診断(CT、MRI、骨シンチ検査に基づいて)
⇒限界がある(ファジーな判定になる)
⇒手術してみないとリンパ節転移は分からない
<参考情報:Microsoft Copilotの回答>
・CTでは8mm以上でないと映らない
・DWIBS法は8.5mm以上のリンパ節転移を検出するのに適しているとされています。
・超音波検査では約5mm以上のリンパ節転移を検出することが可能
⇒ただし、検出精度は使用する機器や技術、検査を行う医師の経験によっても異なるため、より小さな転移を見逃す可能性もあります。
・MRI検査では約8mm以上のリンパ節転移を検出することが可能
・PET-CT検査では約4mm以上のリンパ節転移を検出することが可能
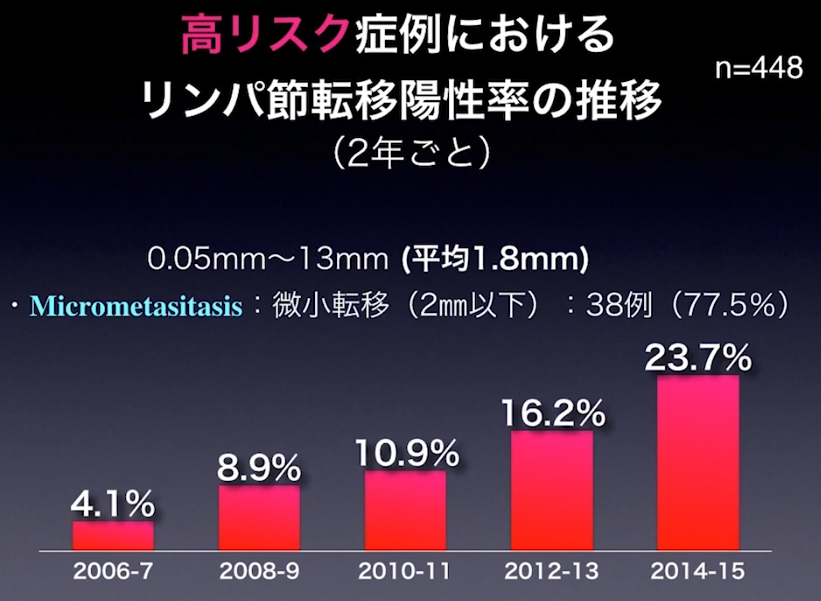
🔶高リスク症状におけるリンパ節転移率の推移と大きさ
・転移の平均的大きさ:1.8mm
⇒大半のリンパ節転移をCT検査で見逃している(再発因子)
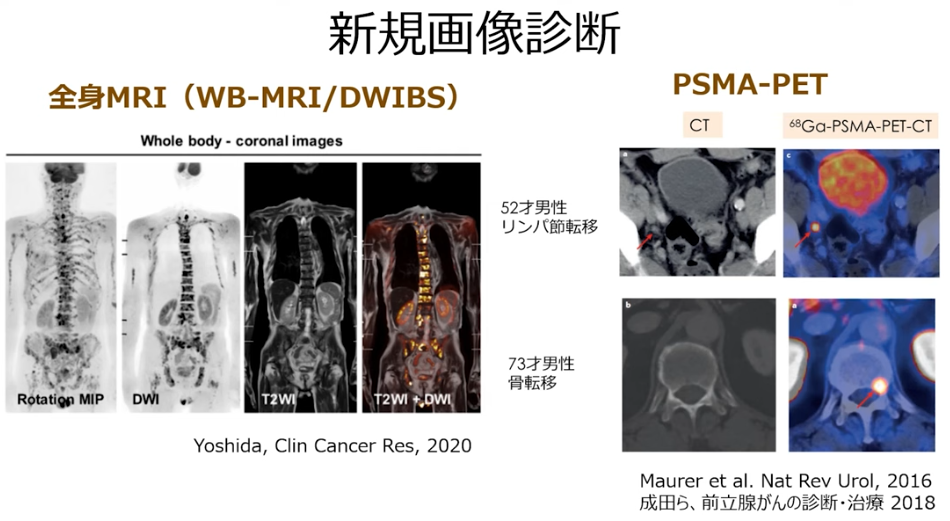
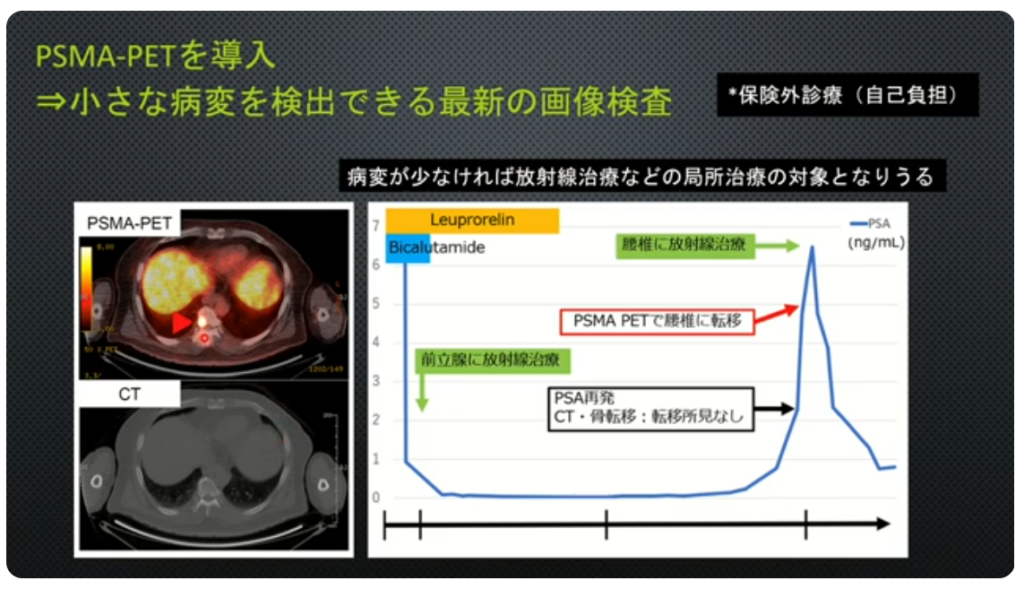
■再発(PSA値上昇)を視野に入れて
・PSMA-PET(保険外診療:自己負担/¥30万円程度)
⇒小さな病変を検出できる
⇒具体的な行動・意識決定が出来る
※CT、骨シンチでは検出できない小さな病変
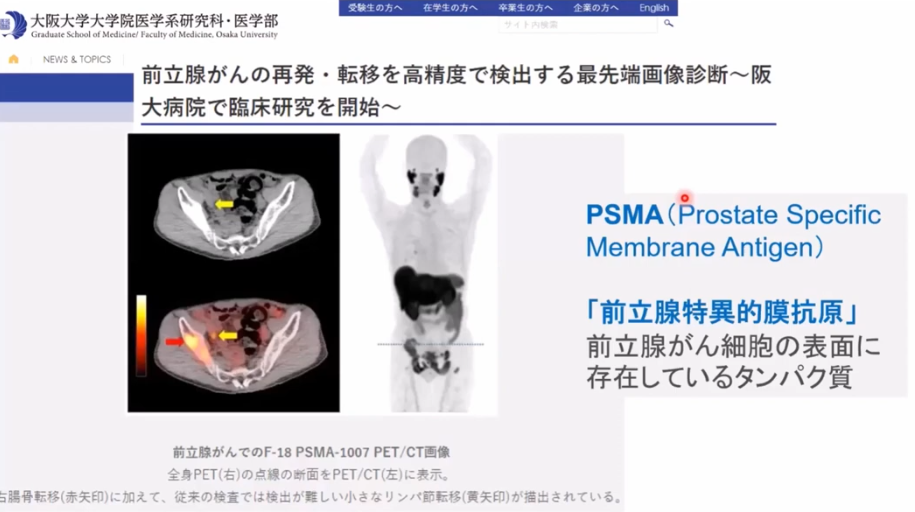
・前立腺特異的膜抗原
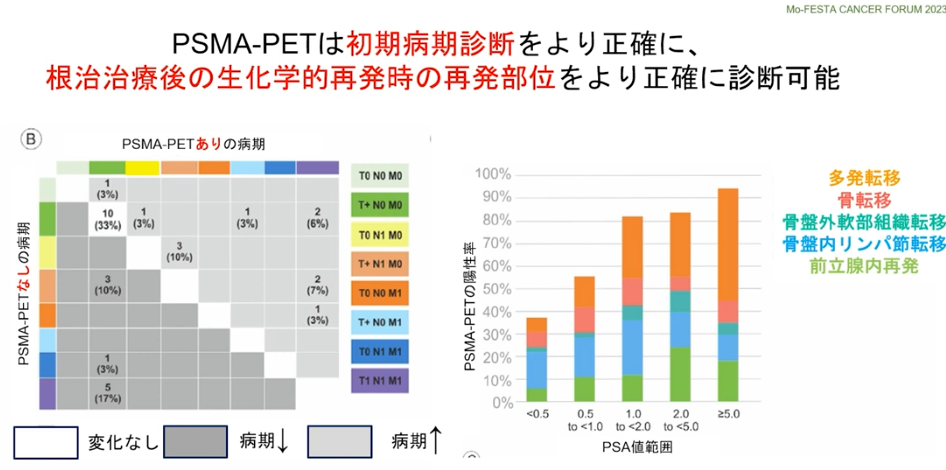
■PSMA-PET検査
・初期病気診断をより正確に
⇒再発部位をより正確に診断
・PSMA-PETによるPSAの値<0.5未満
⇒再発の発見率:約40%
注:再発の閾値(手術:0.2,放射線:2.0)
※PSMAーPETとは前立腺ガン特異タンパク質を検出するPET検査
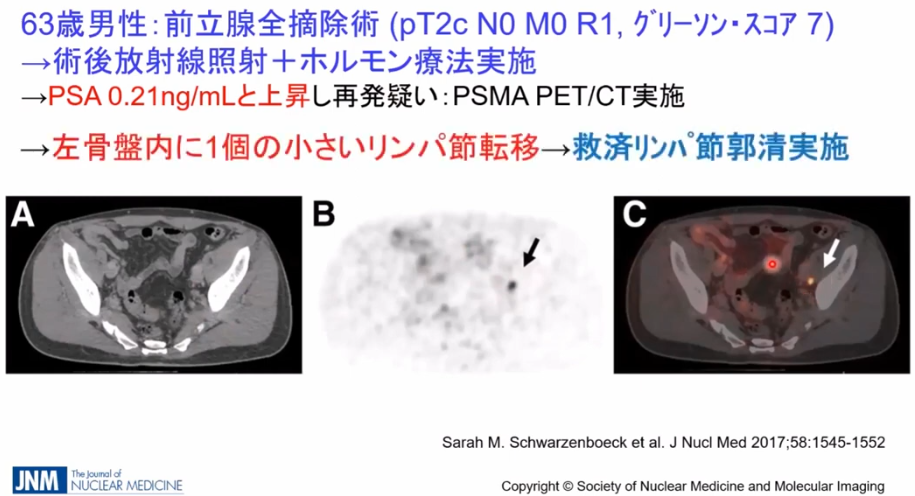
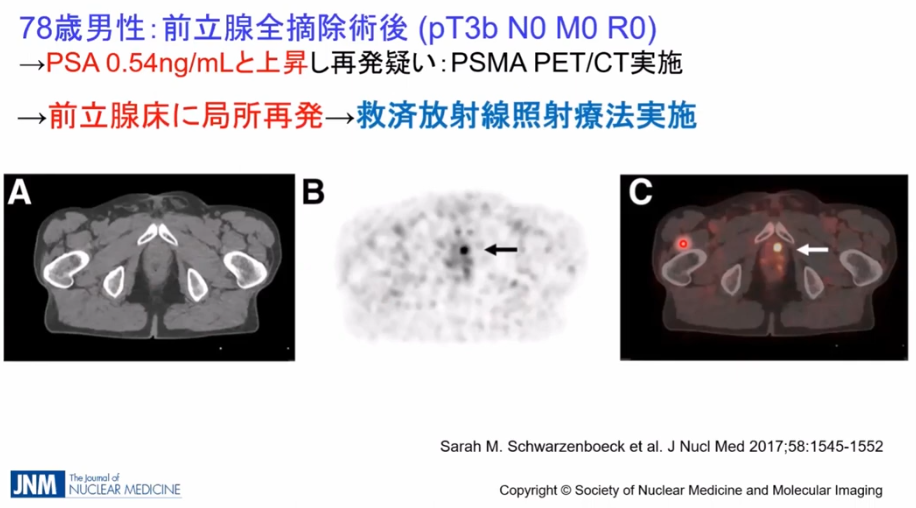
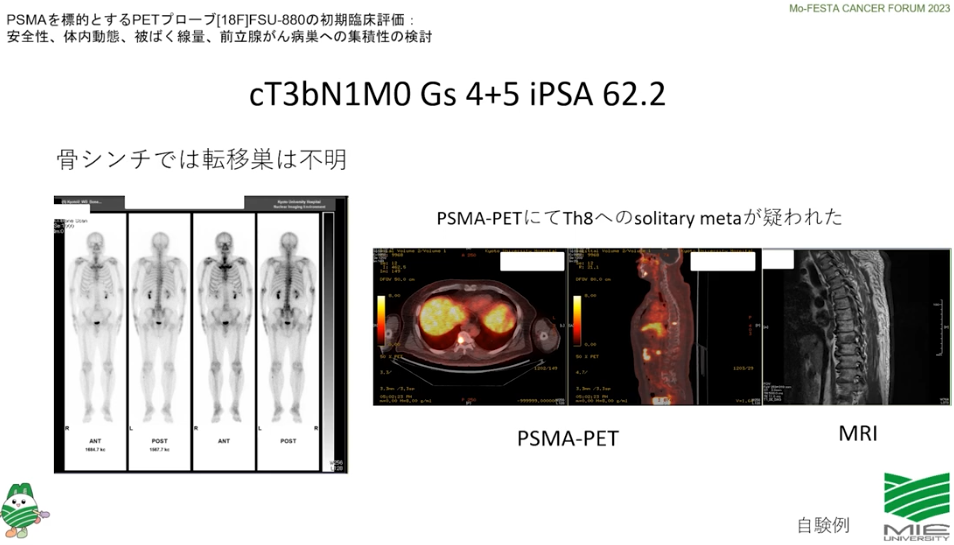
・事例
・CTではリンパ節転移が発見できず
⇒PSMA-PETでは矢印部の転移部位を発見
※全医者が待ち望んでいる検査
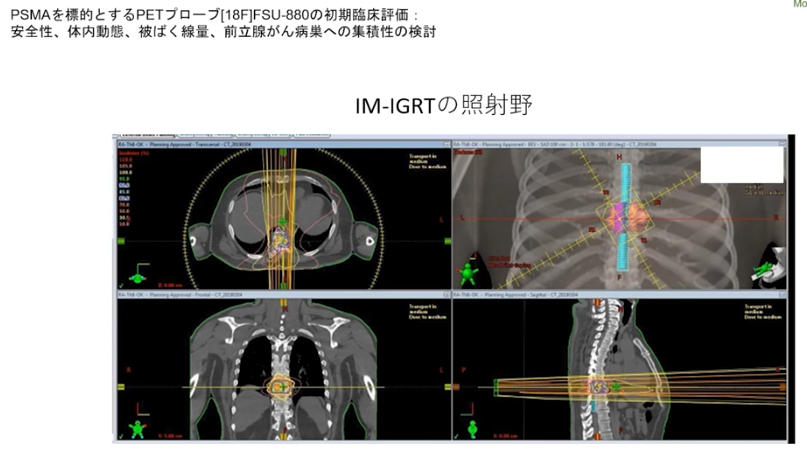
■放射線治療の選択肢が取れる
・ガン細胞の部位が特定できる
⇒ガン細胞の部位が特定できなければホルモン療法になる
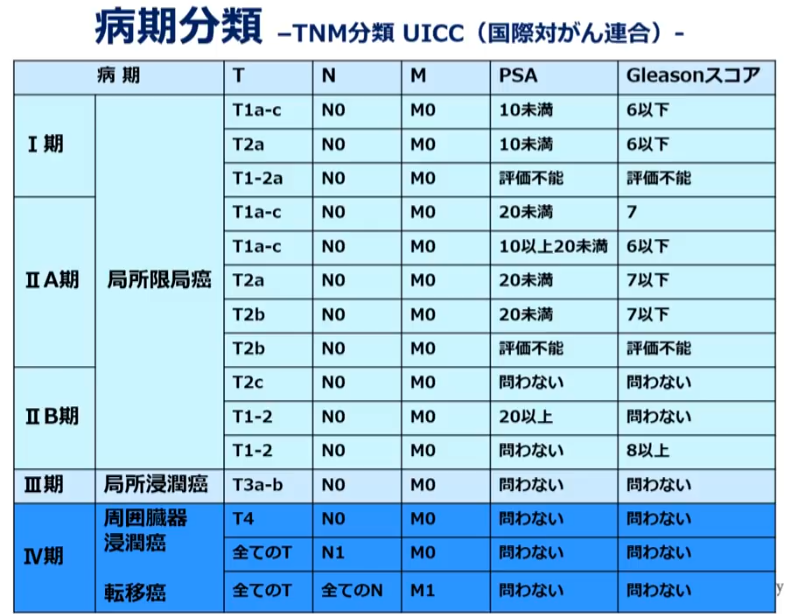
■Jewett Staging System
・特徴的な分類:D3




<参考情報:母集団の分布>
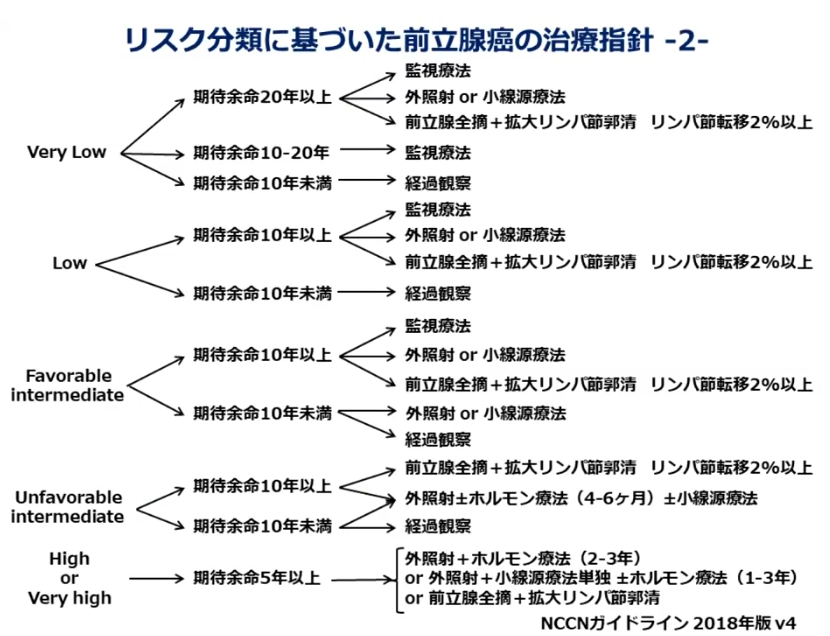
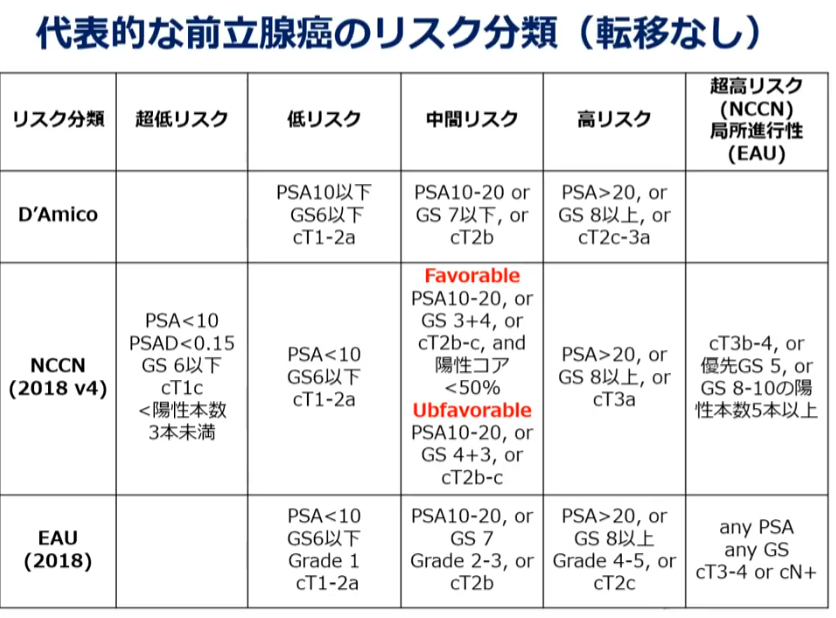
■NCCNリスク分類


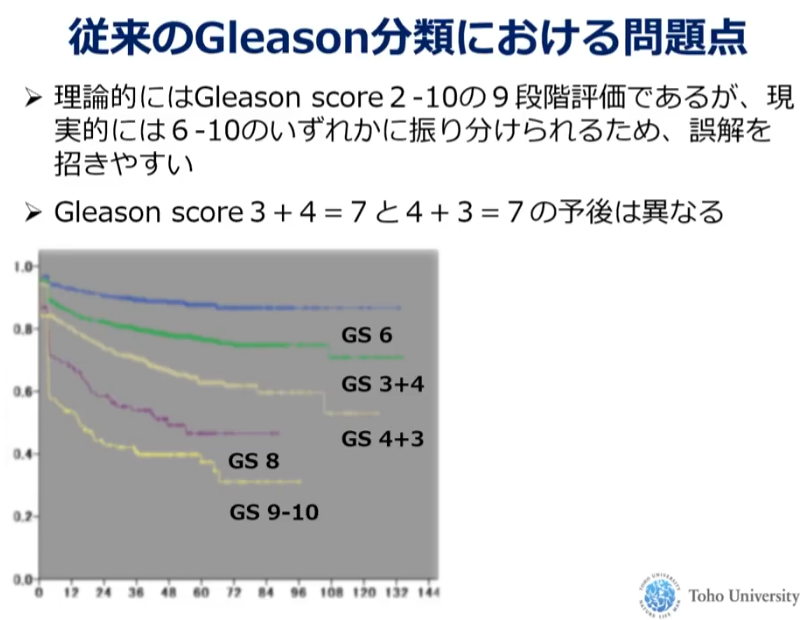
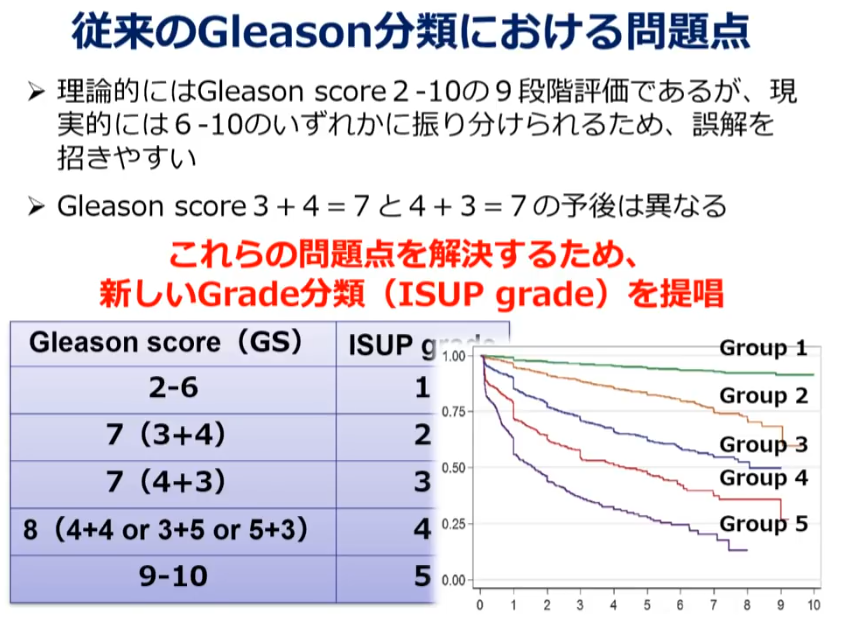
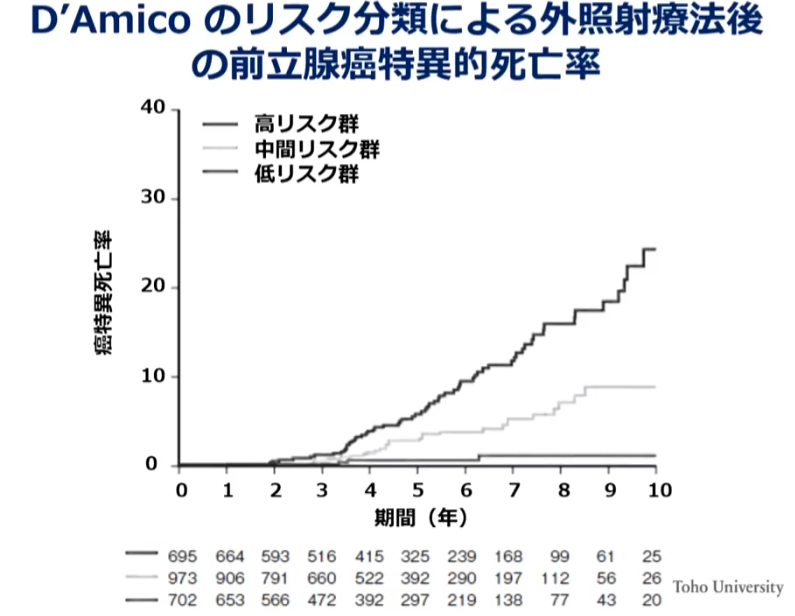
■骨転への広がりの4分類別の生存曲線
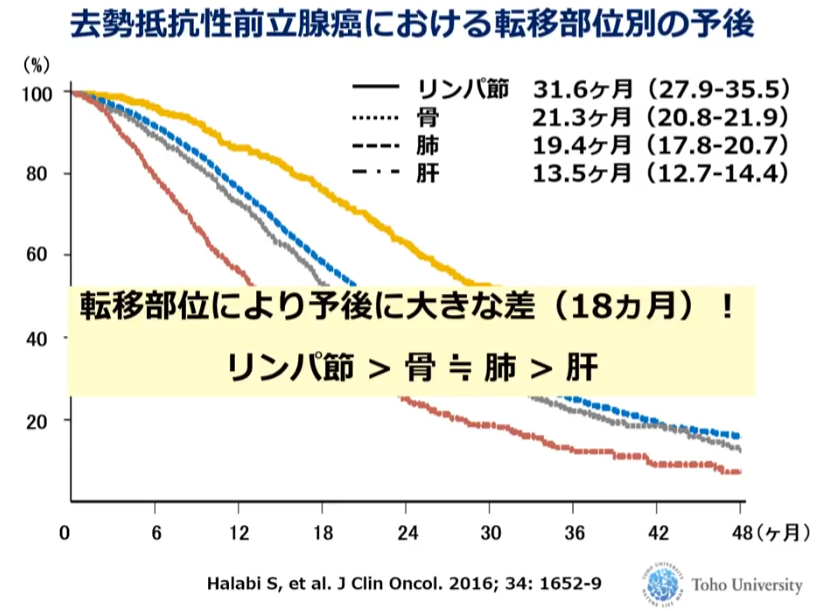
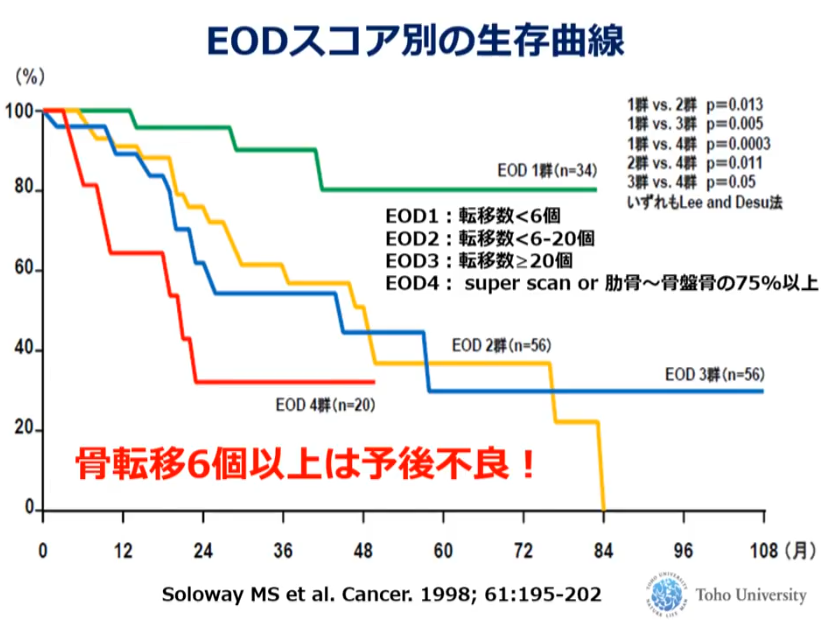
・骨転移が多い(前立腺ガンの特徴)
■局所進行性(EAU分類)
・リンパ節転移を含む
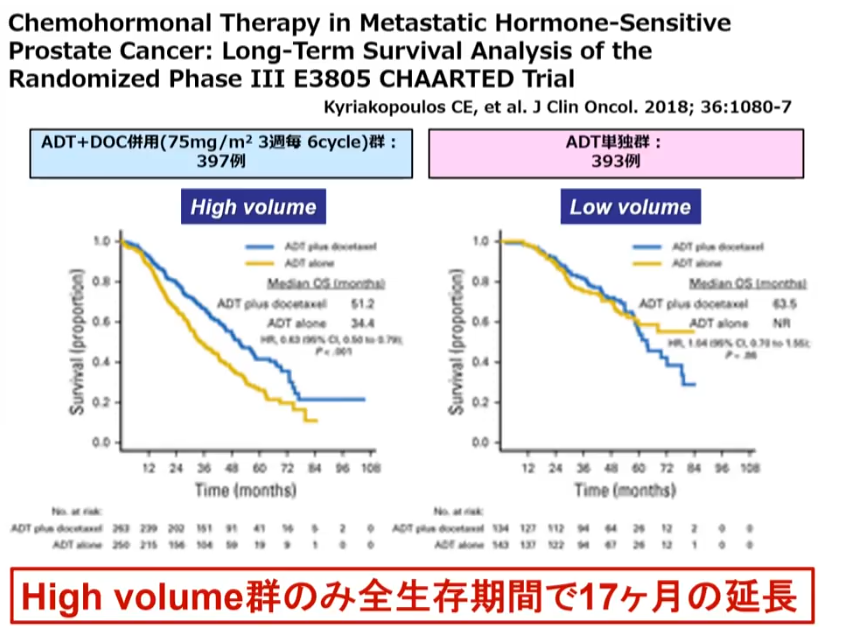
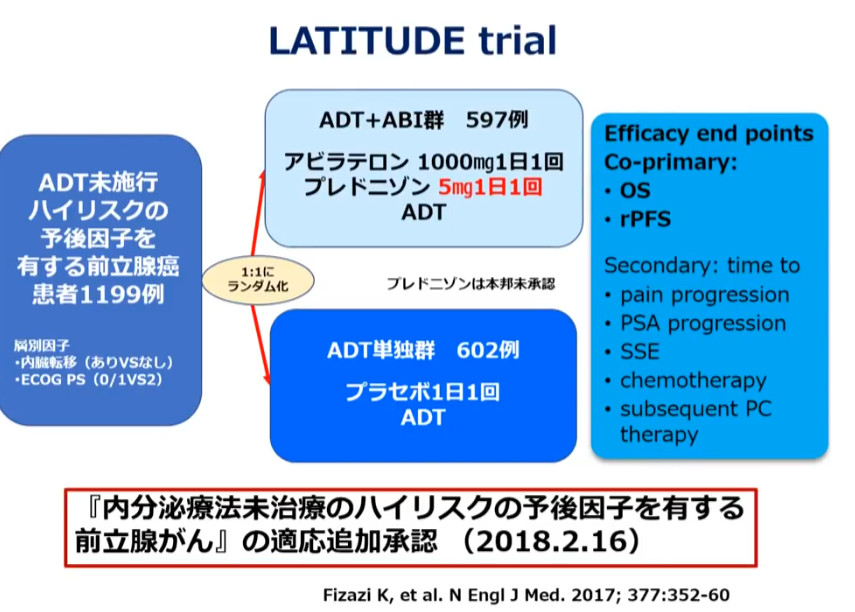
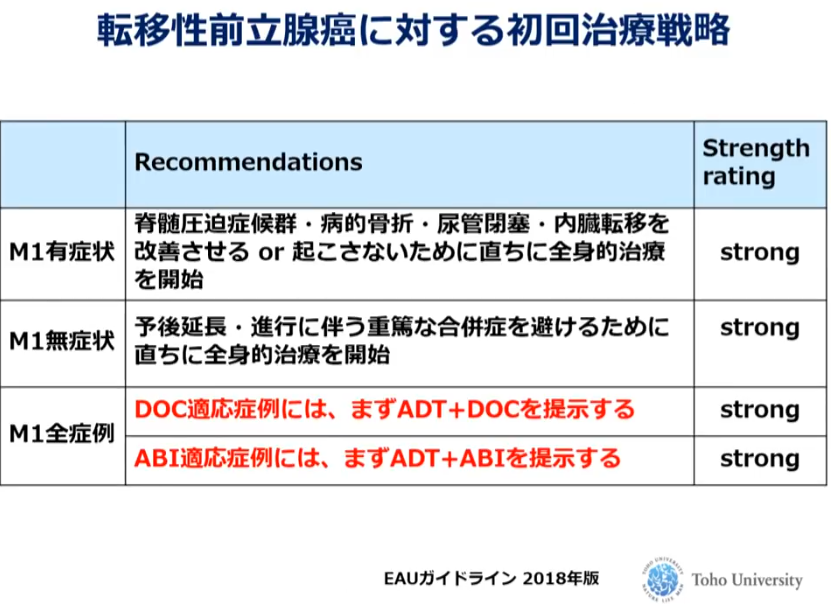
■転移性前立腺ガンにおける治療
・従来の標準治療はホルモン療法
⇒近年通常のホルモン療法に
⇒ドセタキセル(抗がん剤)を併用する場合や
⇒新規ホルモン剤であるアビラテロンを併用する治療の
⇒有用性が示されている


■モノグラム


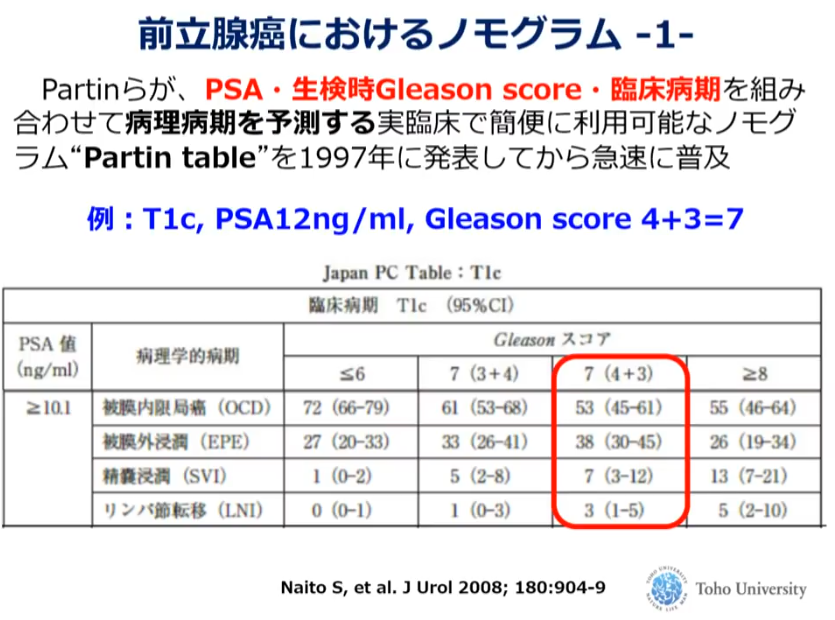
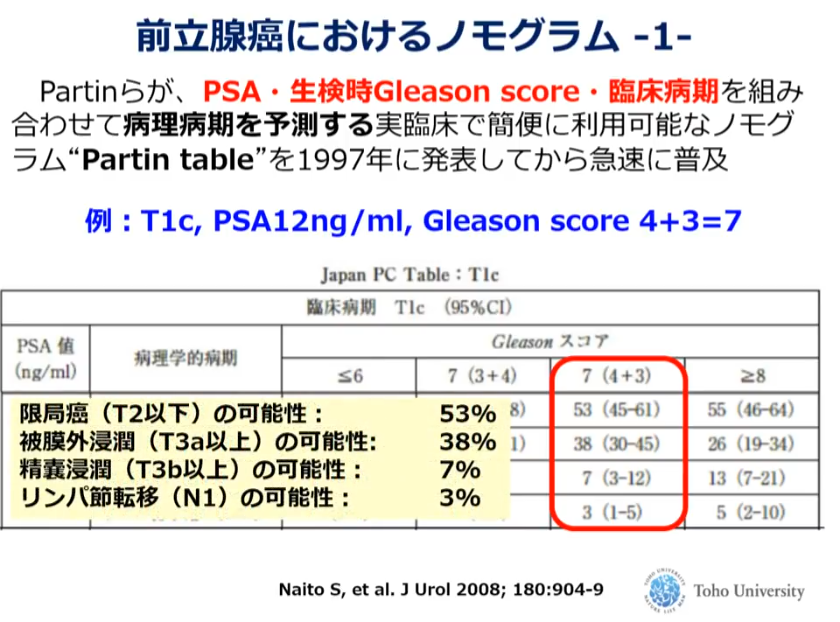
■前立腺全摘後のPSA非再発を予測するノモグラム
・kattan型モノグラム
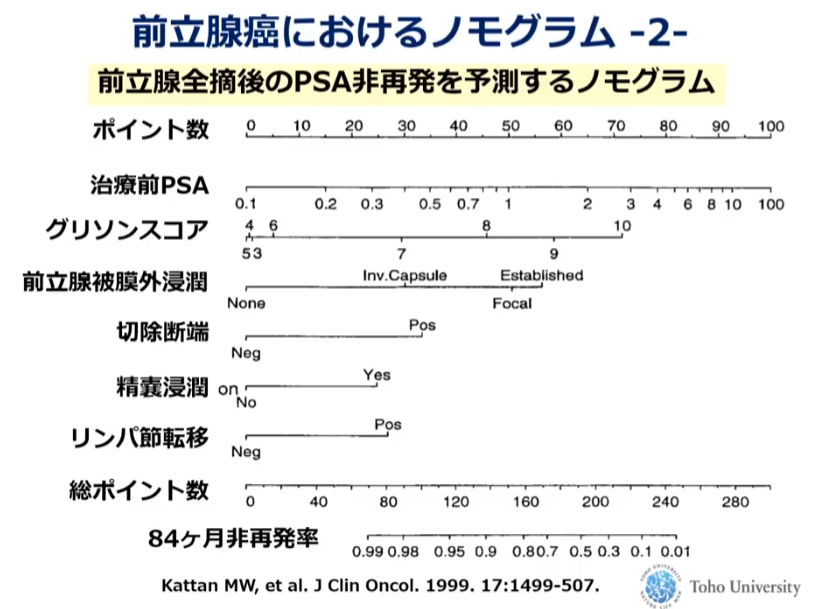
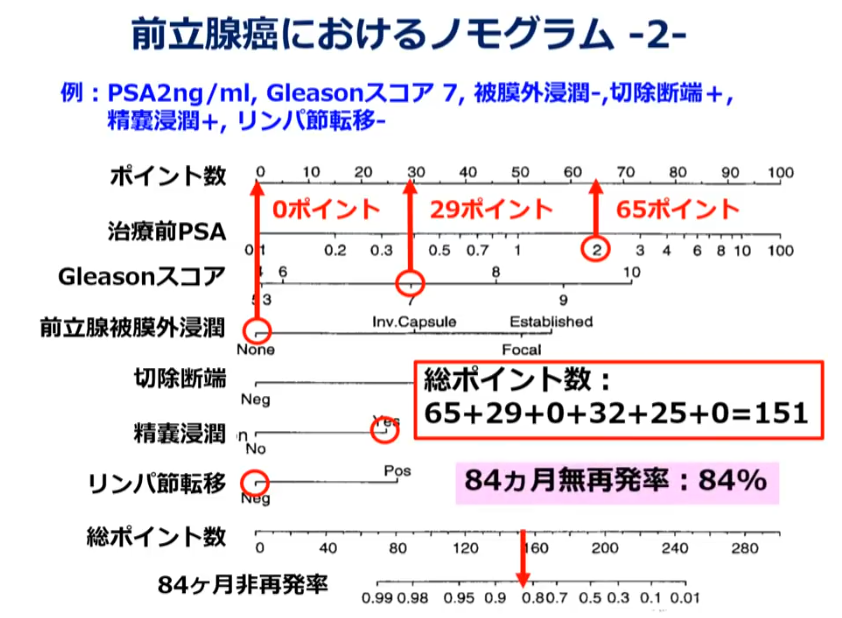
・具体例

■計算内容
・PSA2ng/ml:65ポイント
・Gleasonスコア7:29ポイント
・被膜外浸潤-:0ポイント
・切除断端+:32ポイント
・精嚢浸潤+:25ポイント
・リンパ節転移-:0ポイント
●総ポイント:65+29+0+32+25+0=151
◆84ヵ月(7年)非再発率:84%
■ノモグラムの利点と欠点
・外部検証がされているかも必要
⇒答えではなく、あくまでも情報の一つ

