■CT、MRI、骨シンチ画像検査の前立腺ガン検出の限界
■再発(PSA値上昇)
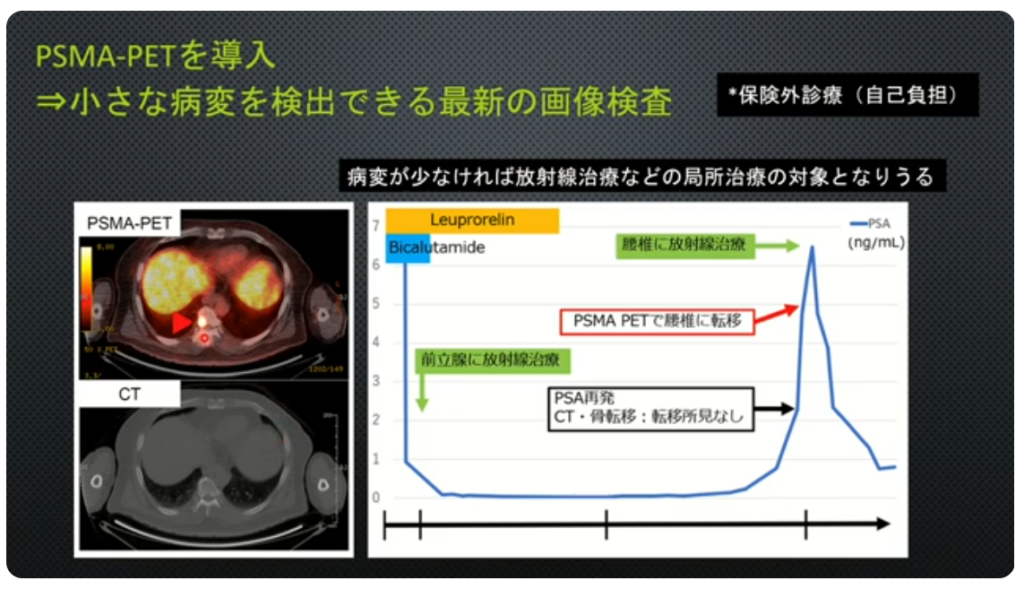
・PSMA-PET(保険外診療:自己負担/¥25万円)
⇒小さな病変を検出できる
⇒具体的な行動・意識決定が出来る
※CT、骨シンチでは検出できない小さな病変
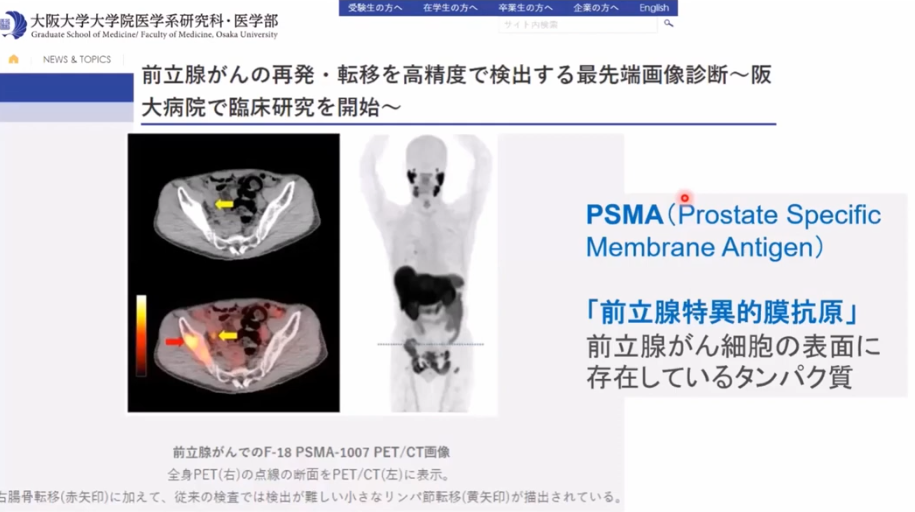
■PSMA-PET検査
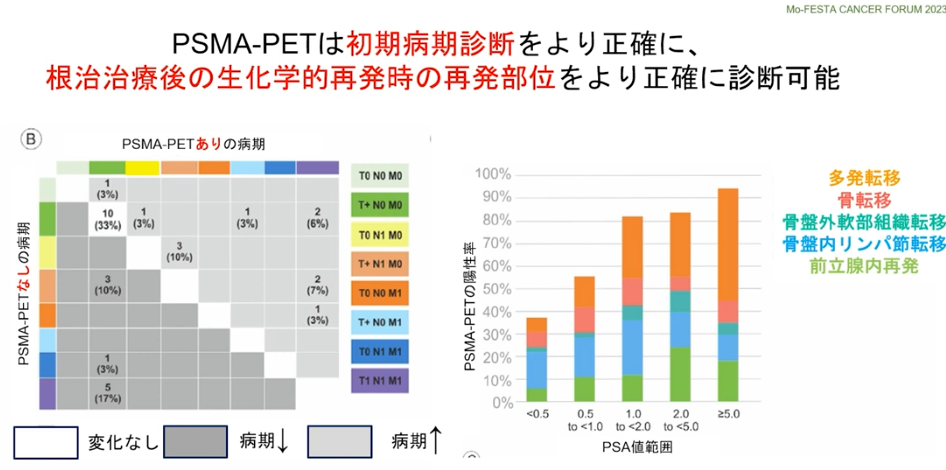
・初期病気診断をより正確に
⇒再発部位をより正確に診断
・PSMA-PETによるPSAの値<0.5未満
⇒再発の発見率:約40%
注:再発の閾値(手術:0.2,放射線:2.0)
※PSMAーPETとは前立腺ガン特異タンパク質を検出するPET検査
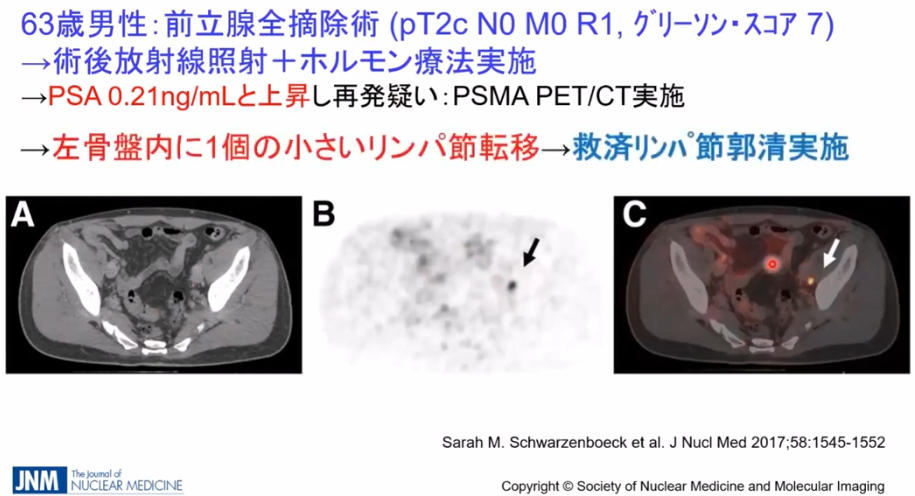
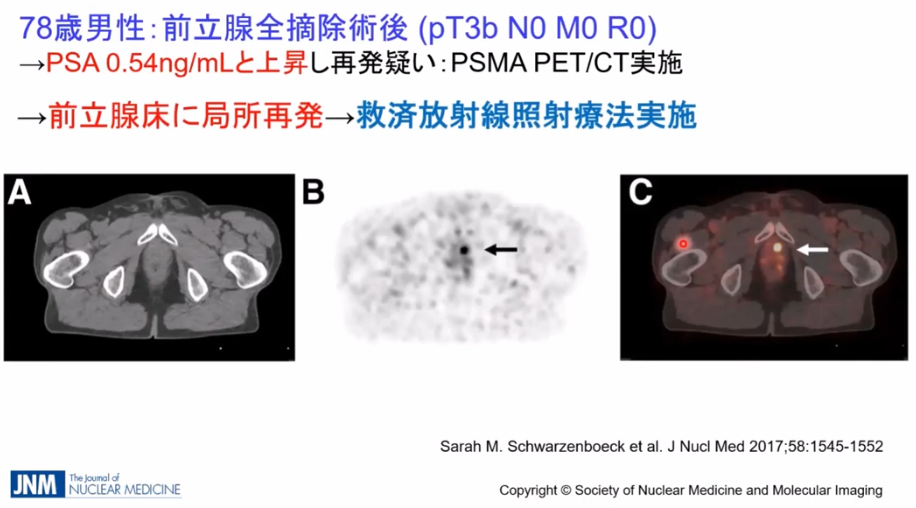
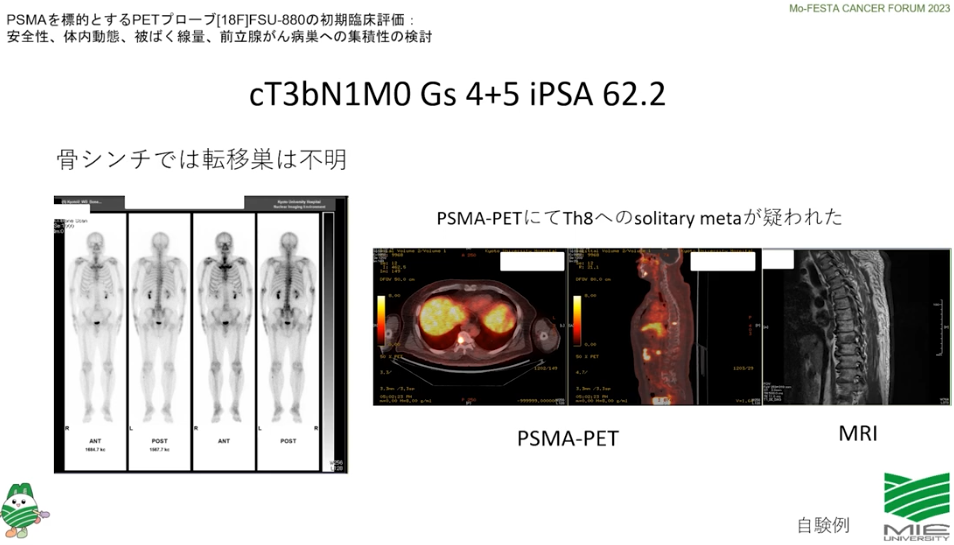
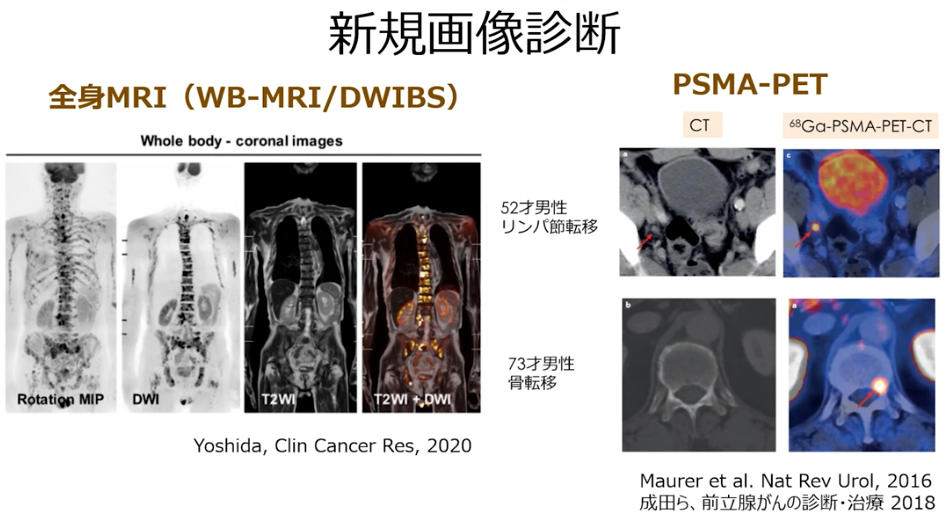
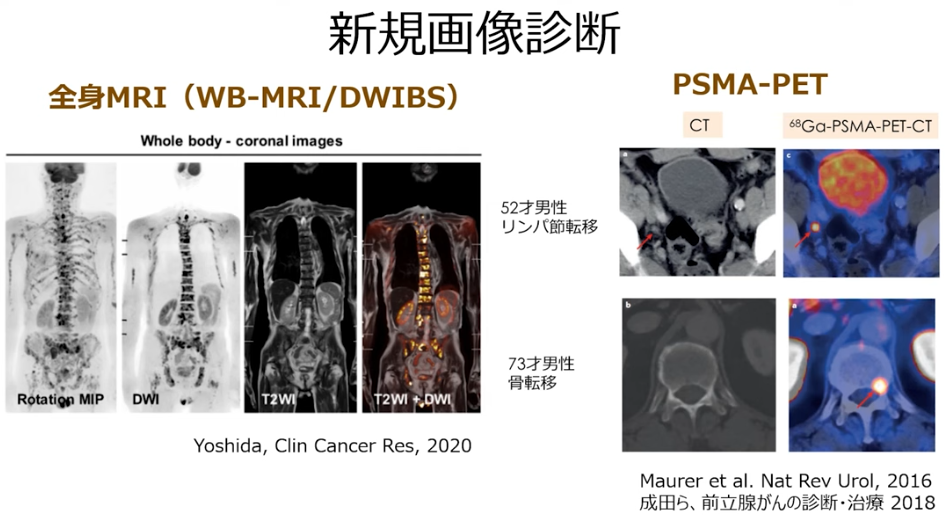
・事例
・CTではリンパ節転移が発見できず
⇒PSMA-PETでは矢印部の転移部位を発見
※全医者が待ち望んでいる検査
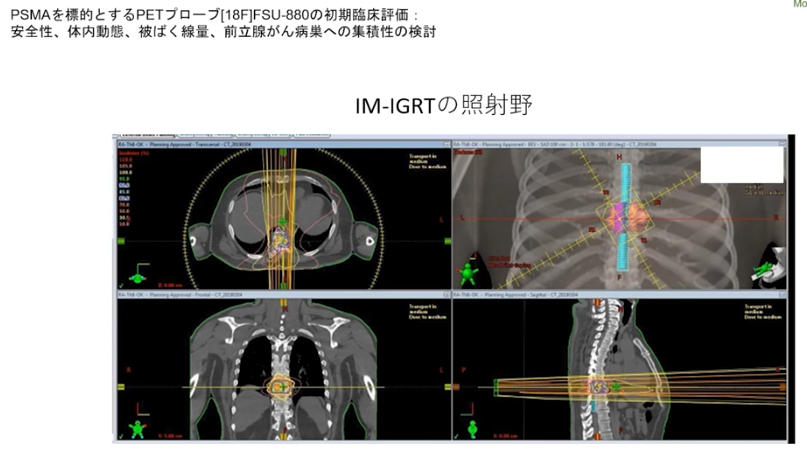
■放射線治療の選択肢が取れる
・ガン細胞の部位が特定できる
⇒ガン細胞の部位が特定できなければホルモン療法になる
■新しい画像検査技術
・全身MRI(WB-MRI/DWIBS:ドゥイブス):保険収載
・PSMA-PET:非保険
■前立腺癌の骨転移検出のための全身 MRI 撮像の指針
■2020年、前立腺癌の骨転移検出の目的のみに限定して保険適応
・適応条件
①未治療で PSA ≧ 10ng/mL、かつ直腸診陽性または Gleason スコア ≧ 8 の前立腺癌症
例、および骨転移を示唆する症状のある前立腺癌症例の骨転移検索
②前立腺癌骨転移治療時の経過観察
<参考情報>
※DWIBS:別途加算で約1,800円程度、概ね1万円以内



本邦の前立腺癌診療ガイドライン 2016 では未治療症例で PSA ≧ 10ng/mL、かつ直腸診
陽性または Gleason スコア ≧ 8 の症例、および骨転移を示唆する症状のある症例におい
ては、骨シンチグラフィが推奨されており 、画像診断ガイドライン 2016 では PSA ≦
10ng/mL、Gleason スコア ≦ 7 の低リスク患者では骨シンチグラフィを避けるべきである
が、有症状例や治療後の PSA 再燃例では施行を考慮してもよいとしている 。
本検査の適応はこれに準ずるものとする。
<参考情報:千葉大医学部付属病院(千葉大学病院/放射線部)>
https://www.ho.chiba-u.ac.jp/dept/houbu/modality/mri
小児領域にて記載
主に頭部や腹部の検査を行っており、生後まもない新生児から撮像することができます。特殊な検査としては、冠動脈撮像や全身DWIBS撮像があります。
冠動脈撮像は、川崎病患者に対し造影剤を使用せずに冠動脈瘤の評価を行うことができます。
全身DWIBS撮像は造影剤を使用することなく、全身の腫瘍の検索や治療効果の判定を行うことができます。
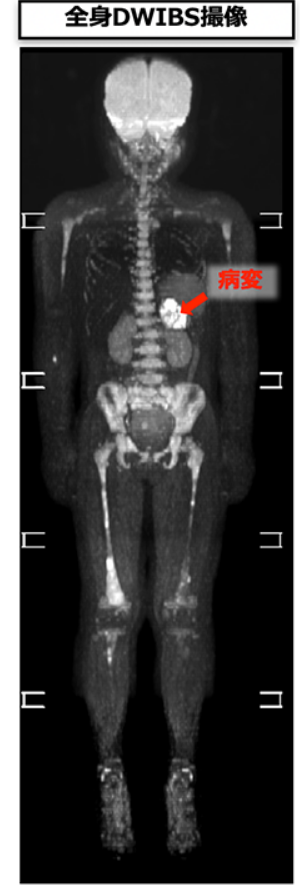
■全身の拡散強調MRI画像(前立腺がん)
DWIBS法による全身の拡散強調MRI画像について
および DWIBS法を用いたホルモン療法抵抗性前立腺がんに対する
個別化治療としての標的放射線治療について

出典:https://tmdu.tokyo/advanced/dwibs.html
■DWIBS法を用いて、侵襲なく(放射線被曝なし、造影剤なし)、一度に全身のがんの広がりと活動性を評価
拡散強調MRIは組織内の水分子の動きである拡散運動を画像化する機能的画像診断法です。がん組織を明瞭な高信号として描出し、周囲の正常組織の信号を抑制するため、拡散強調MRIはがん組織の診断に優れております。
これまで通常のMRI検査では、一度の検査では体の一部分のみの評価しか行えませんでした。
しかしながら、2004年に、Diffusion-weighted whole-body imaging with background body signal suppression (DWIBS)法(ドゥイブス法)が開発され、全身の拡散強調MRIを一度の検査で撮影することができるようになりました (Radiat Med, 22: 275, 2004)。
拡散強調MRIは、造影剤を使用しなくても撮影可能なため、DWIBS法は安価かつ安全に、一度に全身を評価できる画像法です。
DWIBS法は全身のがん病変の拾い上げを可能とするとともに、がん組織の活性の評価、また治療効果判定を含めた経過観察等における有用性が高いことが示されており、多くのがんの評価に使用されるようになってきました。このDWIBS法を使用した全身拡散強調MRI検査は近年、新規画像診断法 (Next generation imaging) とも称されています。当科では2014年よりDWIBS法を泌尿器がんの広がりの評価に積極的に用いています。
■前立腺がんに対する全身拡散強調MRI
DWIBS法を使用した全身拡散強調MRI検査は、特に前立腺がんに多い骨転移(造骨型)の評価において、造骨性変化としての骨の代謝を画像化する骨シンチグラフィーよりも感度に優れています。また、骨髄内の腫瘍の状態や細胞密度を反映するMRIや拡散強調MRIは、溶骨型の転移性骨病変、および従来の画像診断法では困難であった造骨型骨転移の活動性や治療効果を評価可能とします。
そのため、これまで前立腺がんの治療効果は全身の病変量全体を反映した血清マーカーであるPSA値の変化により評価されてきましたが、DWIBS法を併用した全身拡散強調MRI検査により、前立腺がんの活動性病変の評価とともに、転移性病変それぞれに対する治療効果の評価が可能になっております。1-3)
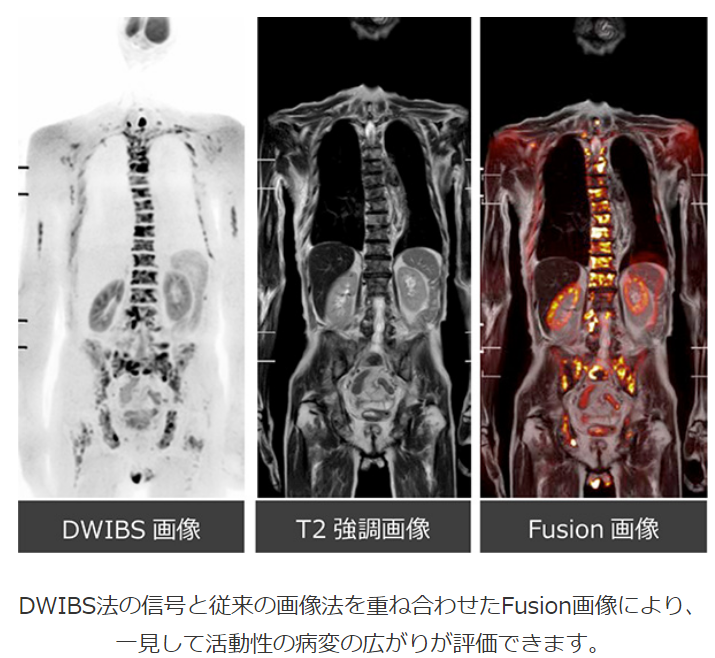
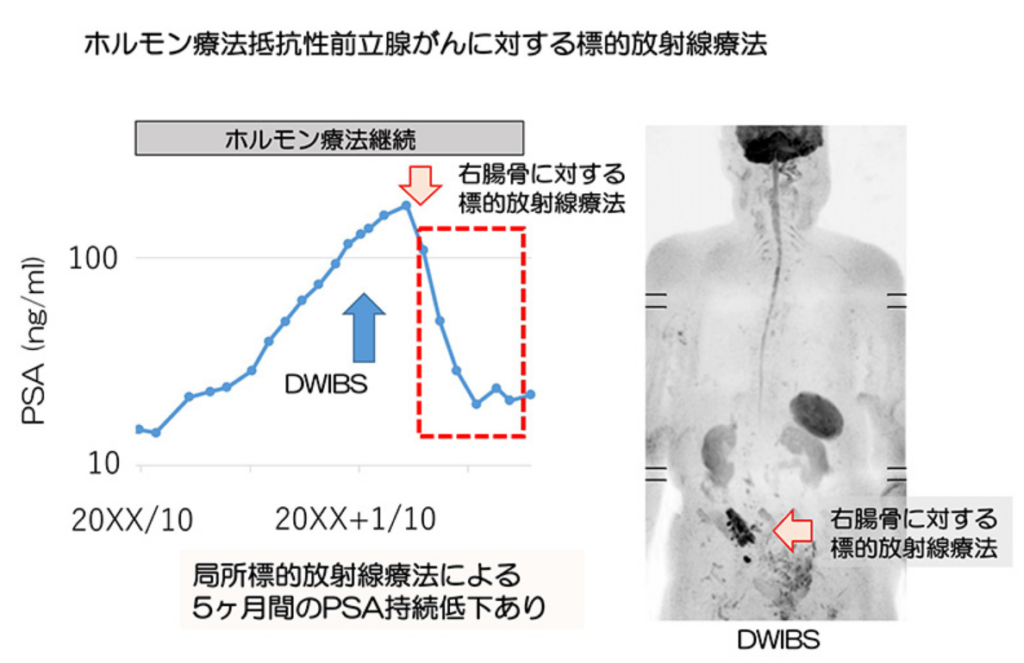
■DWIBS法を用いた去勢抵抗性前立腺がんに対する個別化治療としての標的放射線治療
・転移性前立腺がんに対しては、
⇒主にホルモン療法や抗がん剤治療といった全身治療が行われています。
⇒しかしながら、近年、転移箇所が限られた転移性前立腺がんの方に、前立腺局所や転移部位に対する積極的な局所治療も考慮されるようになってきました。
⇒これまで、様々ながんにおいて、この全身療法と局所療法を組み合わせた集学的な治療による治療成績の向上が確認されており、
⇒ホルモン療法に抵抗性となった前立腺がん(去勢抵抗性前立腺がん)の方に対して、有効な治療戦略となることが期待されます。
・局所療法を行う上で重要なことは、
⇒治療対象となる活動性のある病変を的確に同定することです。
⇒しかしながら、従来使用されてきた画像診断法では、前立腺がんが転移しやすい骨の病変の活動性を評価することは困難でした。
⇒当科では、DWIBS法を使用した全身拡散強調MRI検査を用いた前立腺がんの活動性転移病変の広がりの評価を行い、
⇒活動性病変が3箇所以下の転移箇所が限られたがん (オリゴ転移がん) の方に対する、
⇒個別化診療としての標的放射線療法を行っています。
2014年より2018年に23名の去勢抵抗性のオリゴ転移がんの方が、ホルモン療法に加え、前立腺局所や転移部位に対する放射線治療を行っており、91%の方で腫瘍マーカーであるPSAの低下 (70%の方で50%以上のPSA低下) と良好な治療効果が得られています。1)
この新規画像診断法を使用した、去勢抵抗性前立腺がんに対する個別化診療をご希望される方がおりましたら、当科外来にてご相談いただけますようお願いいたします。
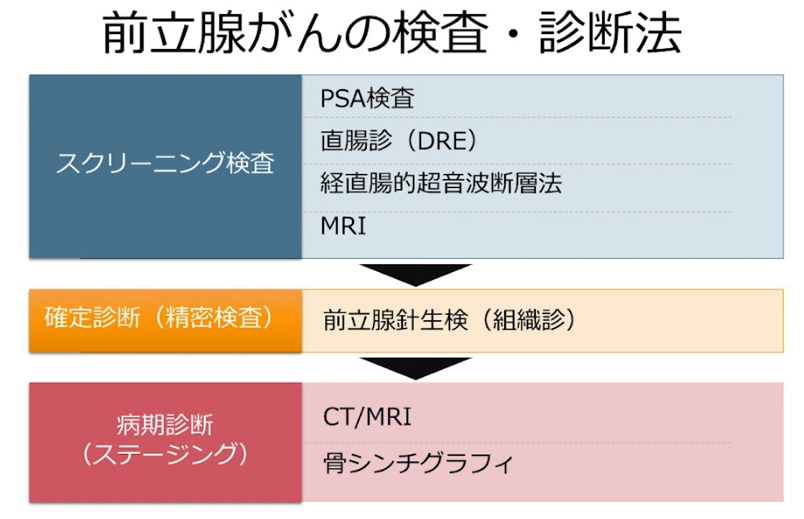
■確定診断
・針生検(14本)で腫瘍進展を把握
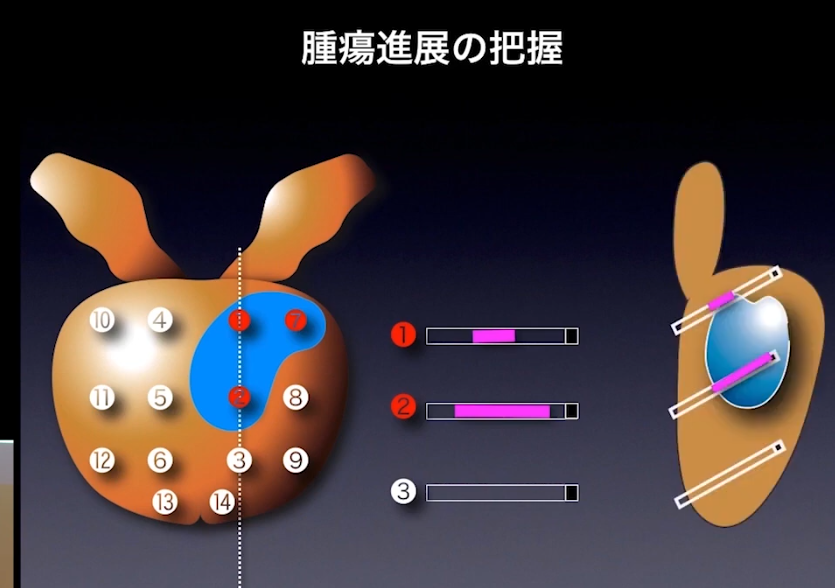
・生検の問題点

■より生検のガン検出を高める(新しい技術)
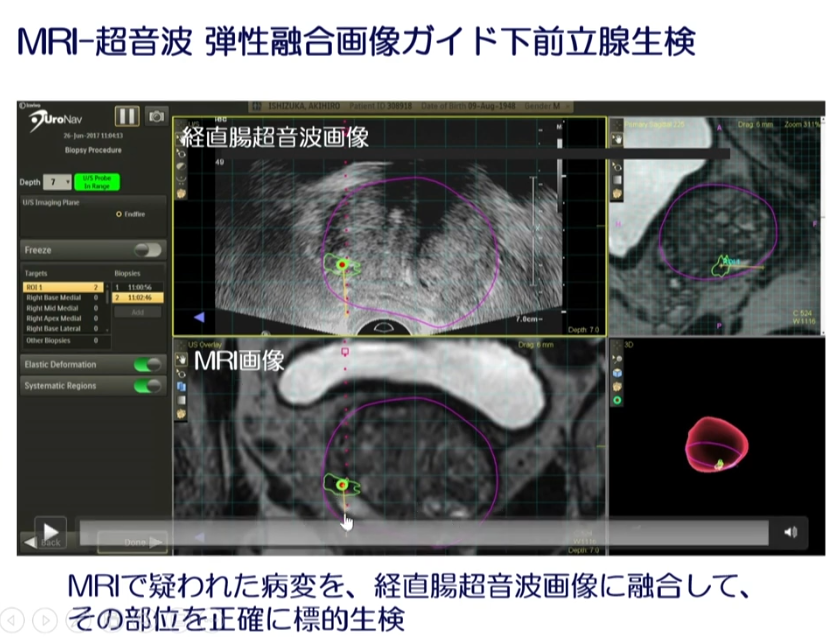
↓
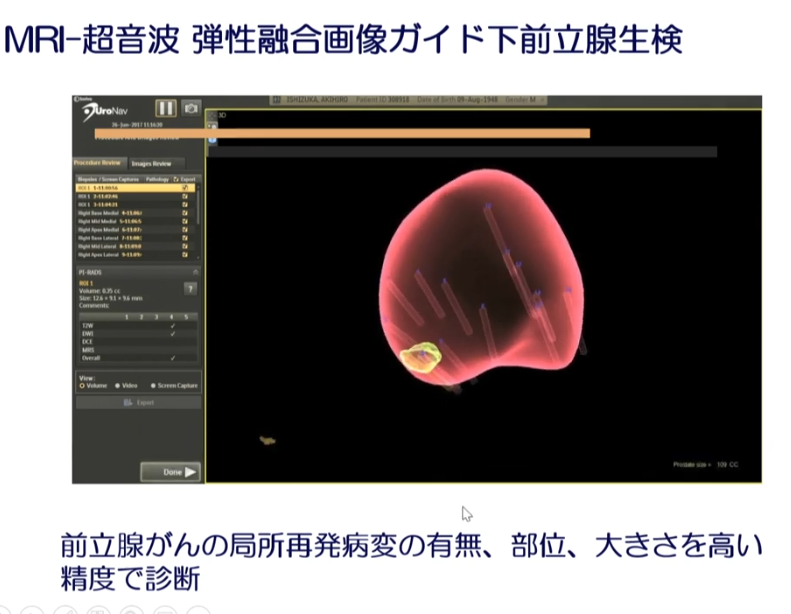
<参考情報>
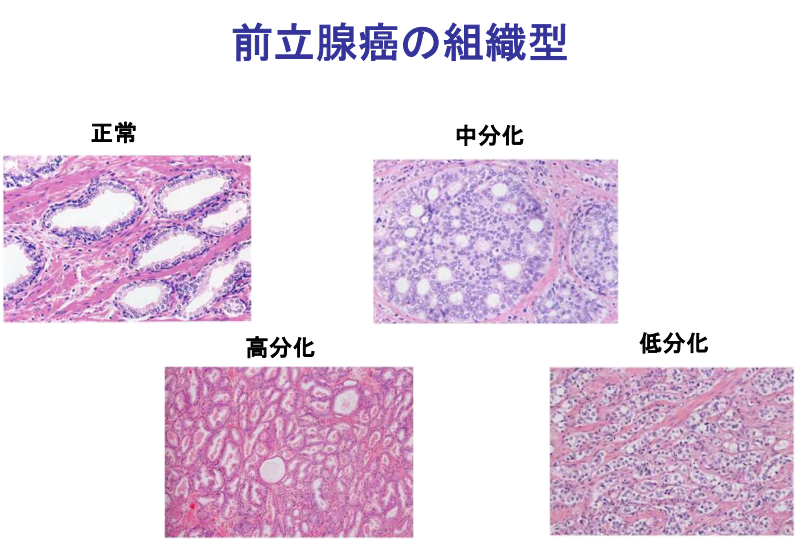
・グリソンスコアの評価例(針生検)
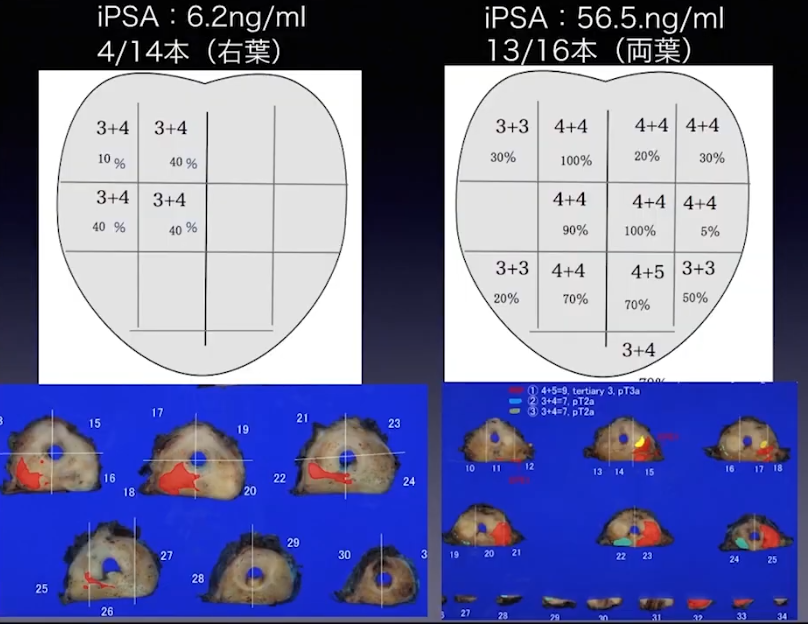
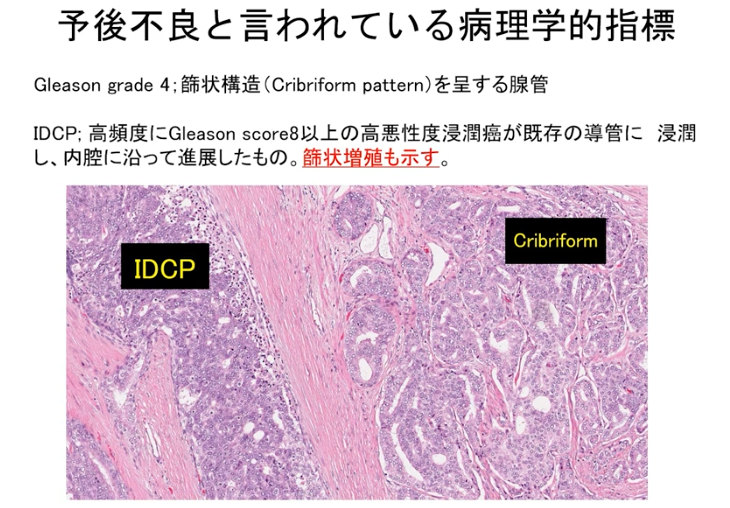
・病理学的指標(再発しやすいガン細胞)
<参考情報>
⇒Gribriformといわれる顔つき悪いガン細胞
⇒IDCP:前立腺にガン細胞がさぁっと入り込む
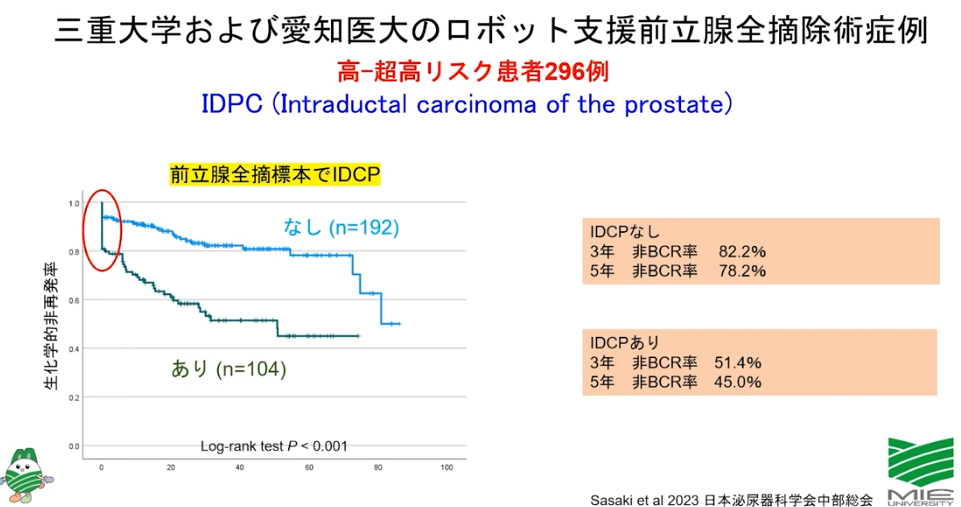
・全摘手術前に既に転移
<IDCPありの再発率>
⇒3年後:48.6%
⇒5年後:55%
出典:出典:出典:講演1「これだけは知っておきたい、前立腺がんの診断と治療」 成田 伸太郎(秋田大学医学部附属病院 泌尿器科 准教授)
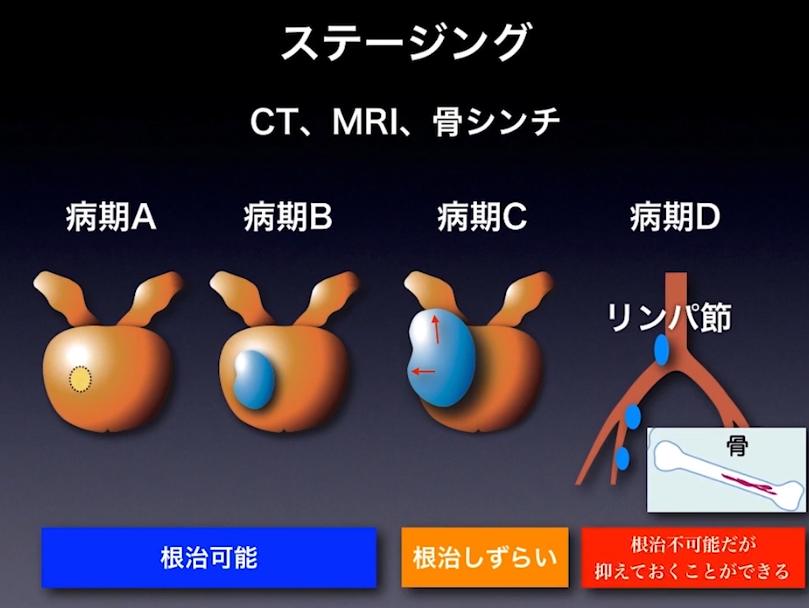
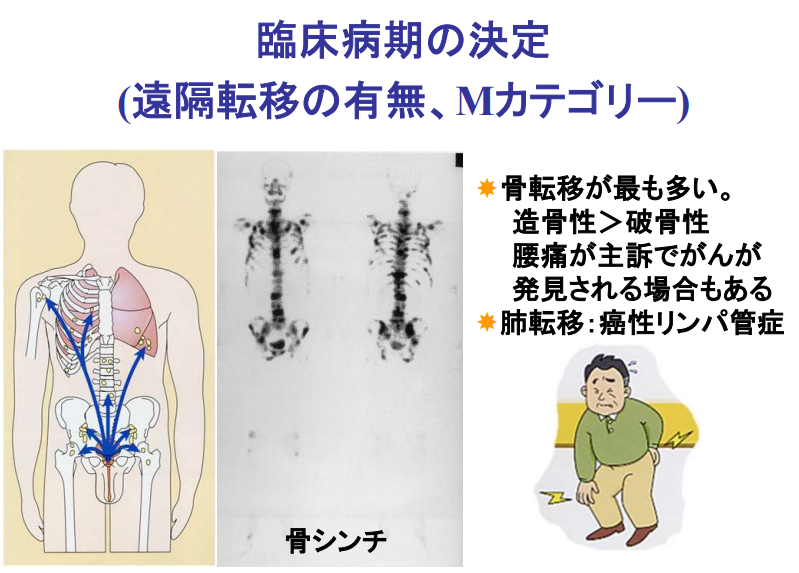
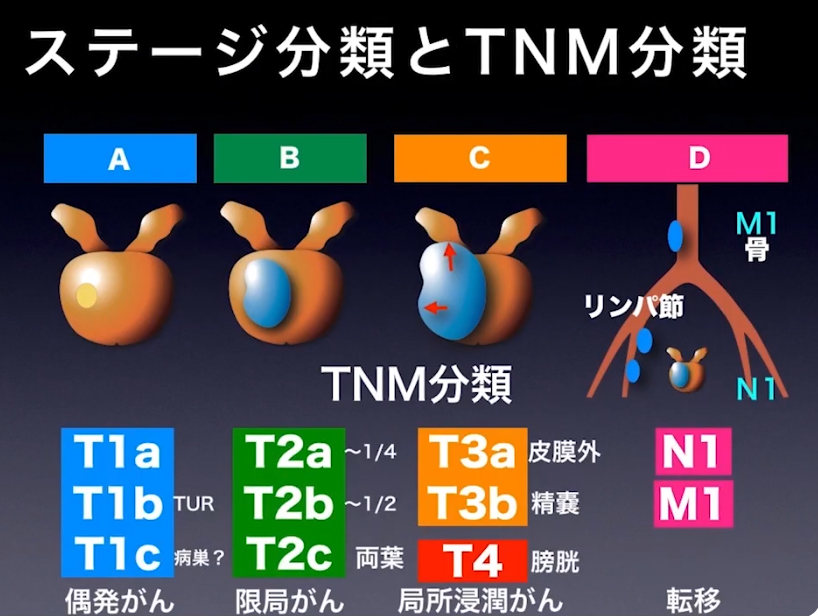
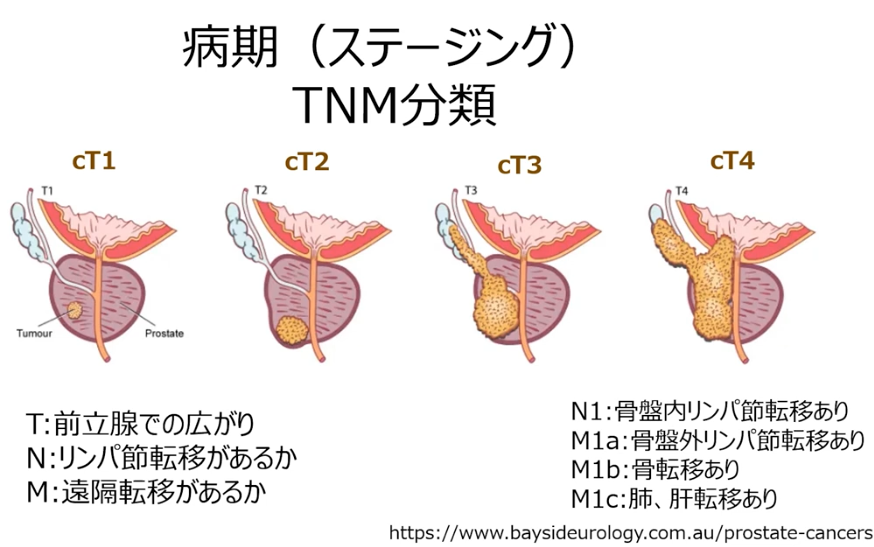
■病期診断
・ステージ診断(CT、MRI、骨シンチ検査に基づいて)
⇒限界がある(ファジーな判定になる)
⇒手術してみないとリンパ節転移は分からない
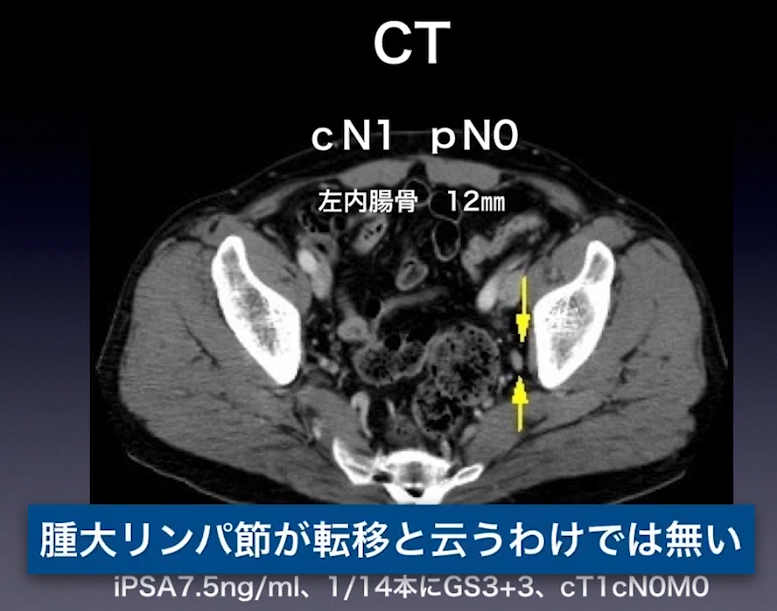
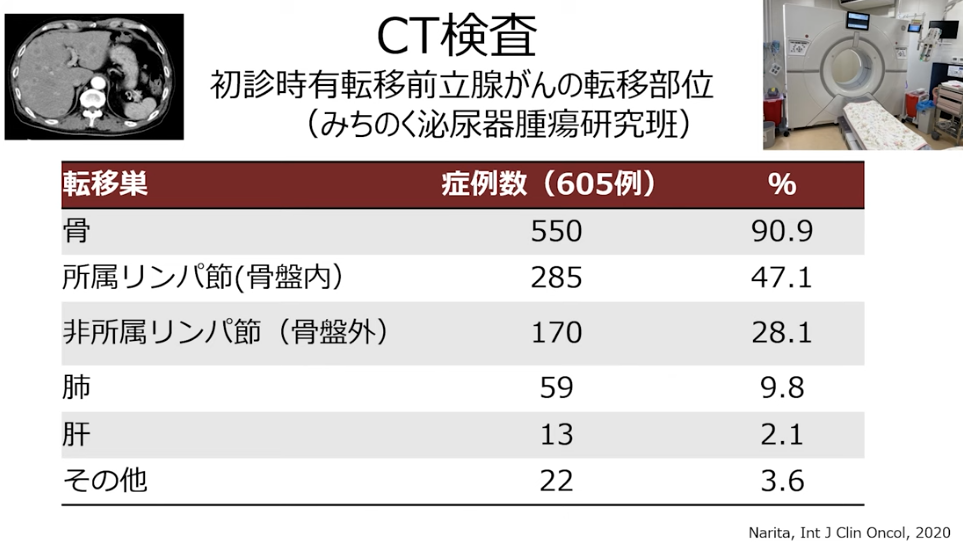
・CT検査によるリンパ節転移判定の限界
⇒CTでは8mm以上でないと映らない
⇒下図CT画像:左内腸骨12㎜(リンパ節転移の疑いが濃厚)
⇒炎症の場合もあるが
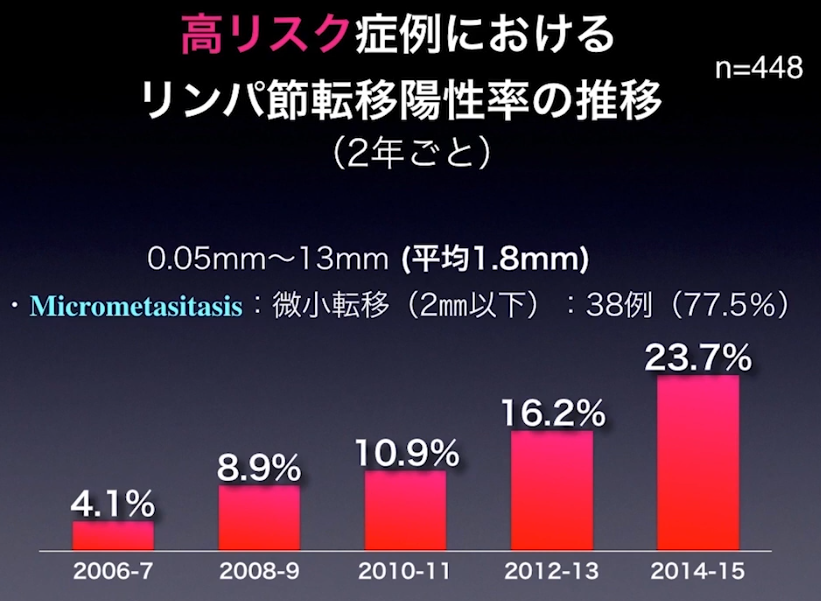
高リスク症状におけるリンパ節転移率の推移と大きさ
・転移の平均的大きさ:1.8mm
⇒大半のリンパ節転移をCT検査で見逃している(再発因子)
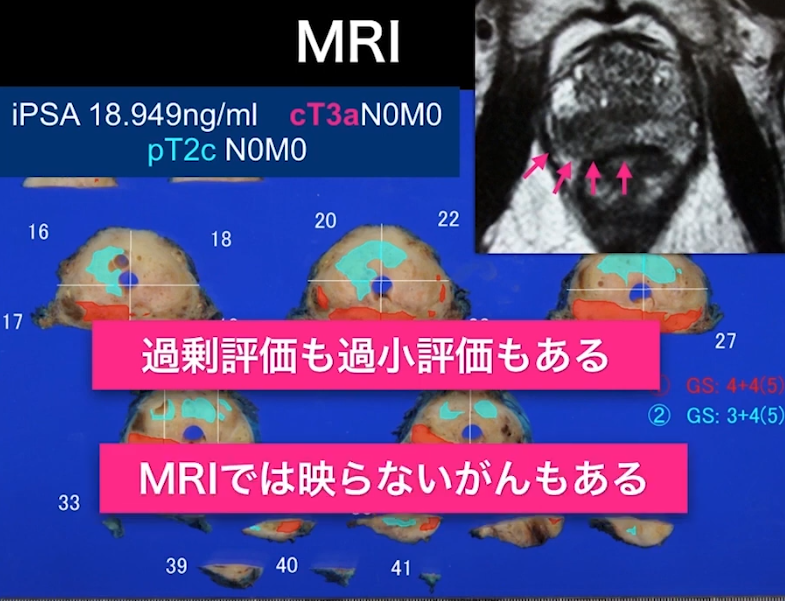
・MRI検査の限界
⇒MRI検査で病期はcT3aと評価したが
⇒手術後の標本を調べたらpT2c(MRI検査は過剰診断だった)
・骨シンチ
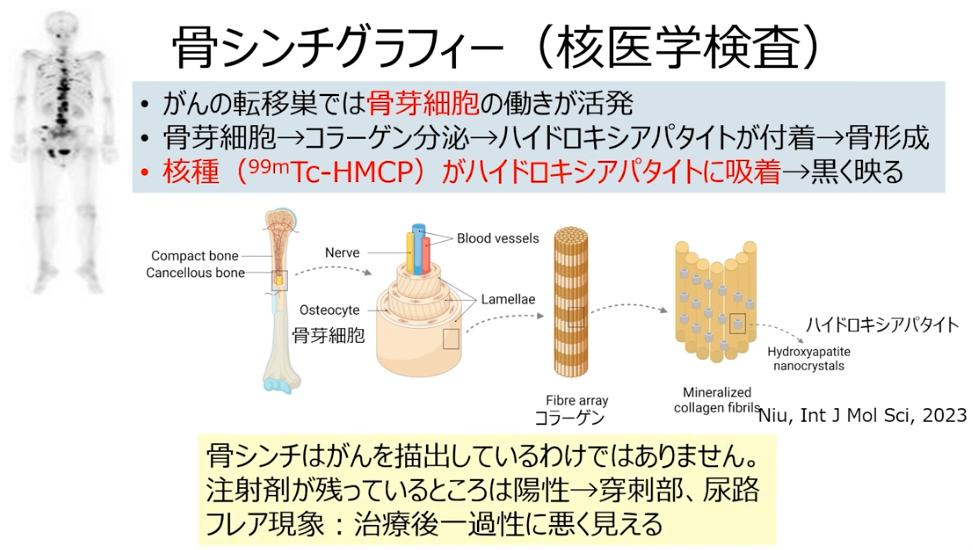
■BONENAVIで色表示
⇒骨転移部位を赤色表示
⇒骨転移量の程度把握
※BONENAVI
骨シンチグラフィーの画像データから ANN(Artificial Neural Network)、BSI(Bone
Scan Index)、Hs(Hot Spot) の 3 つの指標を算出
・ANN(Artificial Neural Network)
⇒ソフトに組み込まれたデータベースを基に対象症例の異常集積の確率を 0 ~ 1 までの数値で自動的に算出・表現したもので、
⇒1 に近いほど転移がある疑いが濃厚になります。
・BSI
⇒赤で示された転移リスクが高い高集積部位の面積の合計に係数を掛け全体の骨面積で割ったパーセンテージで表示し、
⇒骨転移量の割合を示す指標です。
⇒BSI では 0 %で転移なし、0.5 5 % で概ね転移があり、5 % 超ではほとんど全身に転移があると考えられます。
⇒00.5% では画像を踏まえ慎重な判断が必要となります。
・Hs
⇒全身骨における高集積部位の数で、数値の変動は経過観察や治療効果判定に利用できます。
特に骨転移の頻度の高い前立腺癌では、診断時のBSI、BSI の変化のいずれも全生存率との相関が認
められており、前立腺癌診療ガイドライン (2016 年 )にも BSI の有用性が言及されています。
PSA に加えBSI による評価を行うことで、より正確に前立腺癌骨転移症例の治療効果判定や予後予測が可能となると考えられます。
画像出典:講演5「進行前立腺がん治療におけるPSA検査の落とし穴と画像診断」溝上 敦(金沢大学附属病院 泌尿器科 教授)
<参考情報>
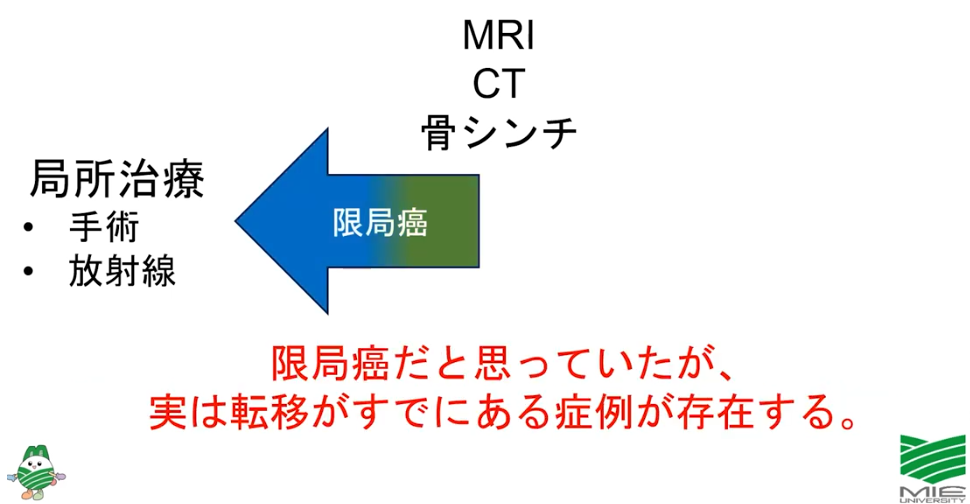
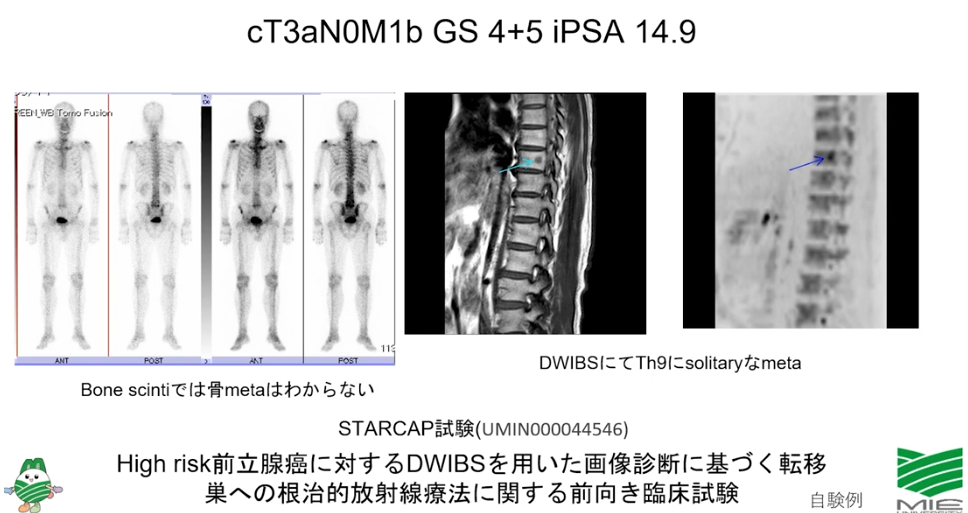
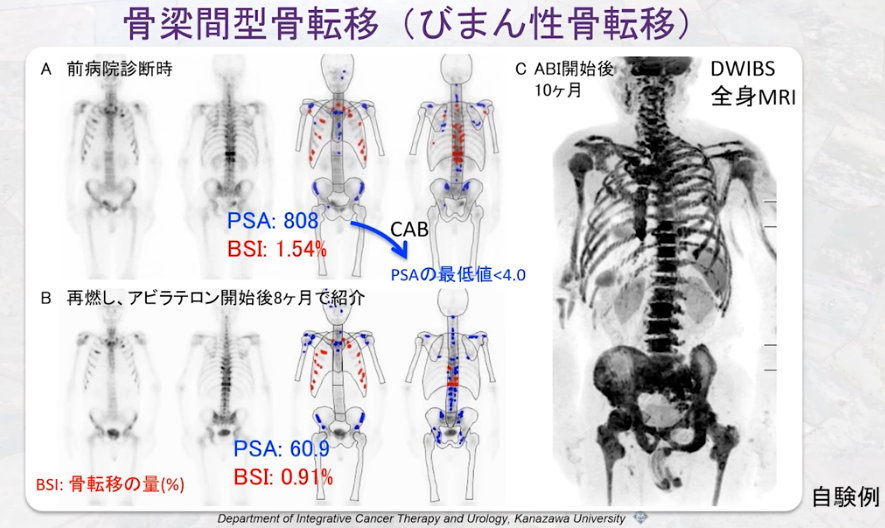
■全身MRI(DWIBS:ドゥイブス)ならガン細胞が発見できた
・従来の画像検査:骨シンチで発見できないガン細胞
⇒限局ガンと判断していた
⇒既に脊椎に転移していたのを見逃していた
※転移部には放射線治療に関する前向き臨床試験(三重大)
・全身MRI(WB-MRI/DWIBS)
⇒保険適用
⇒骨転移が無ければ
⇒骨は表示されない
⇒右図より全部の骨に転移している事が分かる
⇒抗がん剤で対応
※全身MRI(WB-MRI/DWIBS)が出来る施設は極めて限られている。
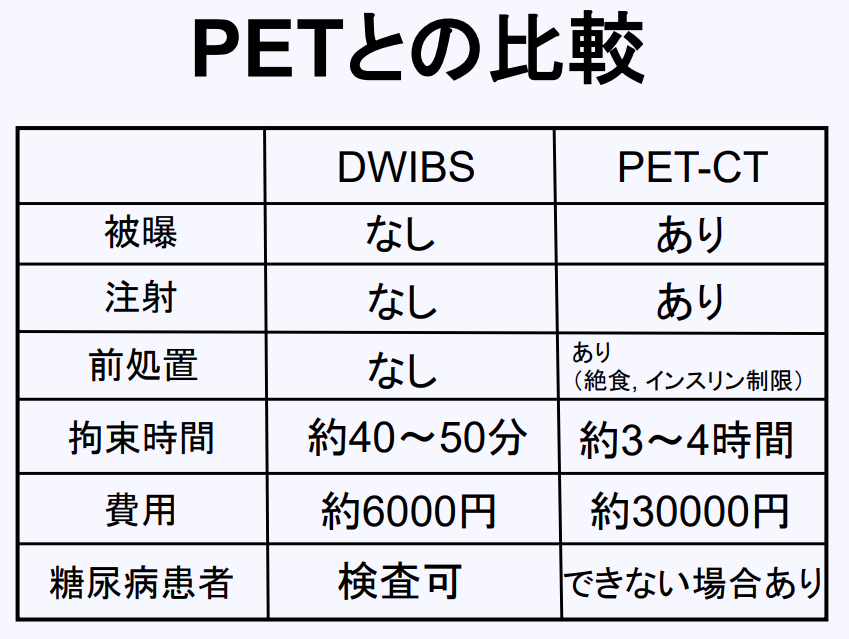
※DWIBS(ドゥイブス)は比較的新しい検査法であるため、がん発見率など精度についてはデータを蓄積している段階ですが、DWIBS(ドゥイブス)とPET−CTを比較した場合、がんに対する「診断能力に大きな差異はない可能性が高い」とする報告があります*9。
また、2020年には前立腺がんの骨転移を調べる検査として保険診療の対象となったほか、ヨーロッパでは骨髄がんを調べる際に最初に行う検査として認定されています*4。
子宮体がんや卵巣がんなどの転移を調べる検査としても、造影剤を使用したCTと比較し遜色ない結果が得られたとの報告もあり*7、有用性が評価されてきています。
・DWIBS(ドゥイブス)はMRI装置を使用するため、受診にはMRI検査と同等の注意事項があります。
・経験豊富な医師が読影しているかどうか
DWIBS(ドゥイブス)は比較的新しい撮像法であることもあり、画像を読影する医師にはより専門的で高度な知識が必要です。熟練した医師が読影しているかどうか調べるときは、日本医学放射線学会認定の「放射線科専門医」が在籍しているかどうかチェックしましょう。
(出典:https://www.mrso.jp/mikata/862/)
画像出典:講演5「進行前立腺がん治療におけるPSA検査の落とし穴と画像診断」溝上 敦(金沢大学附属病院 泌尿器科 教授)
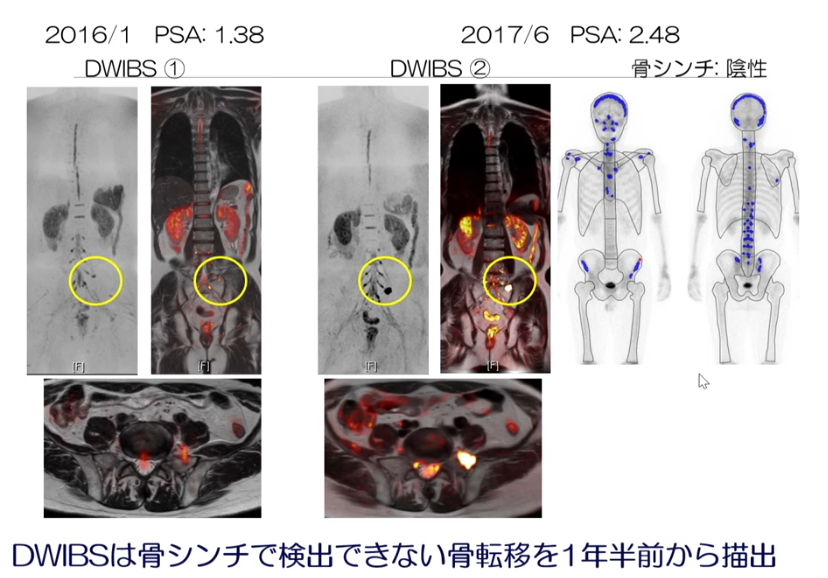
■全身拡散強調MRI(DWIBS)
・CT、骨シンチに比べ感度が良い
⇒局所再発、および転移(リンパ節、骨、内臓)を同時に診断
⇒治療効果判定、経過観察にも有用

・事例

・DWIBS対骨シンチ比較
⇒右図の骨シンチでは陰性(再発ガンの部位は無し)
⇒一方、DWIBISでは再発部位が表示されている
(1年前に比べ大きくなっている)
※前年にDWIBSで小さなガンの部位が発見され
⇒経過観察の判断がなされた
出典:根治的治療後に再発した前立腺がんの診断と治療 東京医科歯科大学大学院 腎泌尿器外科学 教授 藤井 靖久先生 2020/03/27
■PSMAーPETは保険適用ではない
⇒従来分からなかったガンが確認できる
※PSMAーPETとは前立腺ガン特異膜タンパク質を検出するPET検査
⇒海外で普及している
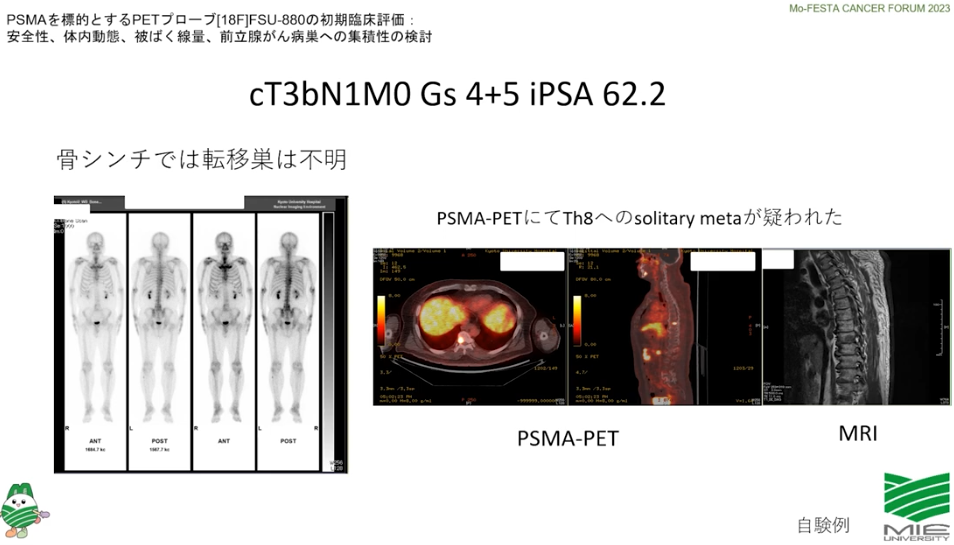
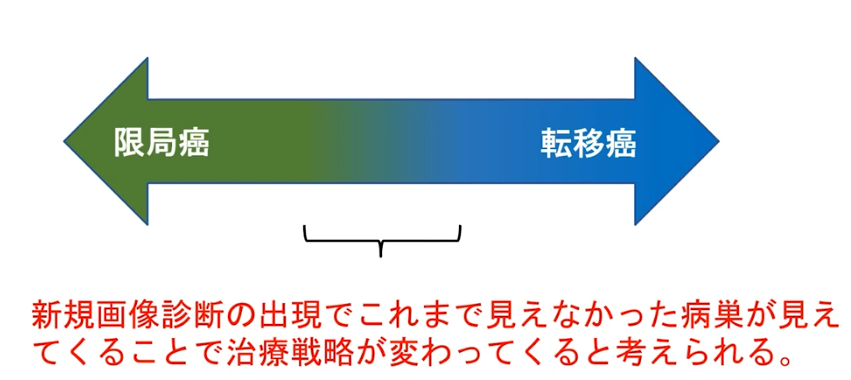
■新しい画像検査を活用が従来の治療方針を変えさせる
出典:出典:出典:講演1「これだけは知っておきたい、前立腺がんの診断と治療」 成田 伸太郎(秋田大学医学部附属病院 泌尿器科 准教授)
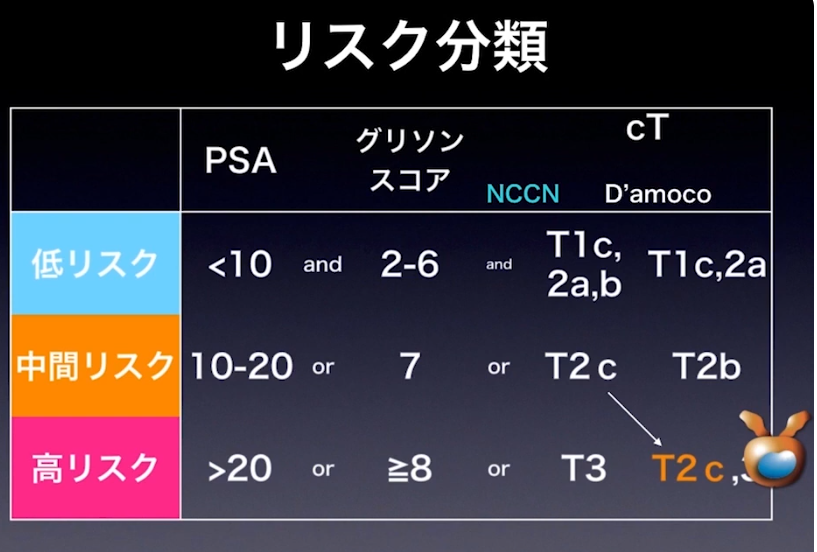
・NCCN分類とD’amoco分類ではリスク評価が違う
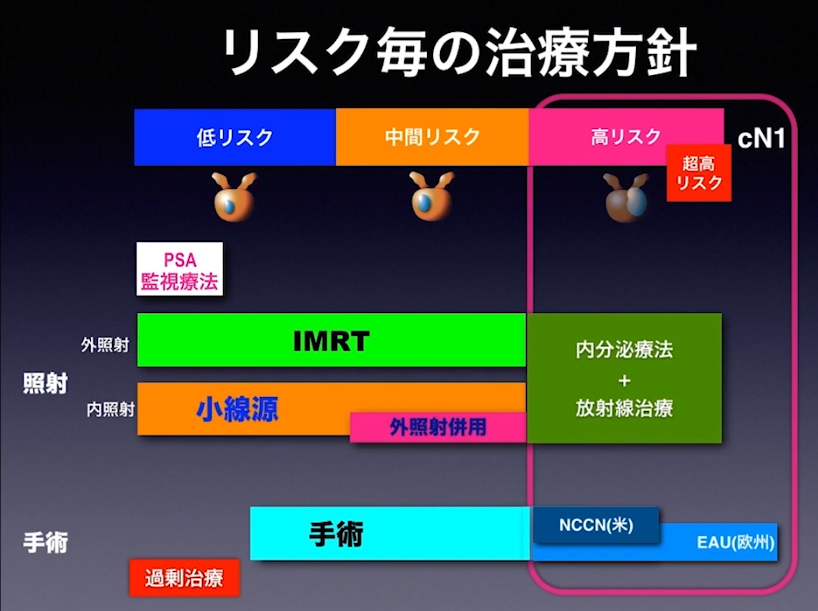
■生検で判定された病期診断


<参考情報>

■講演5「進行前立腺がん治療におけるPSA検査の落とし穴と画像診断」
溝上 敦(金沢大学附属病院 泌尿器科 教授)

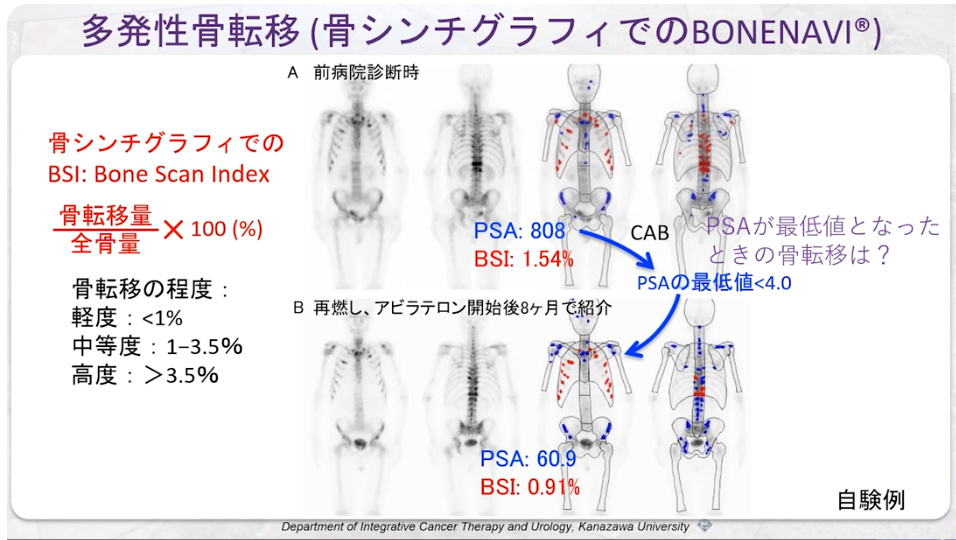
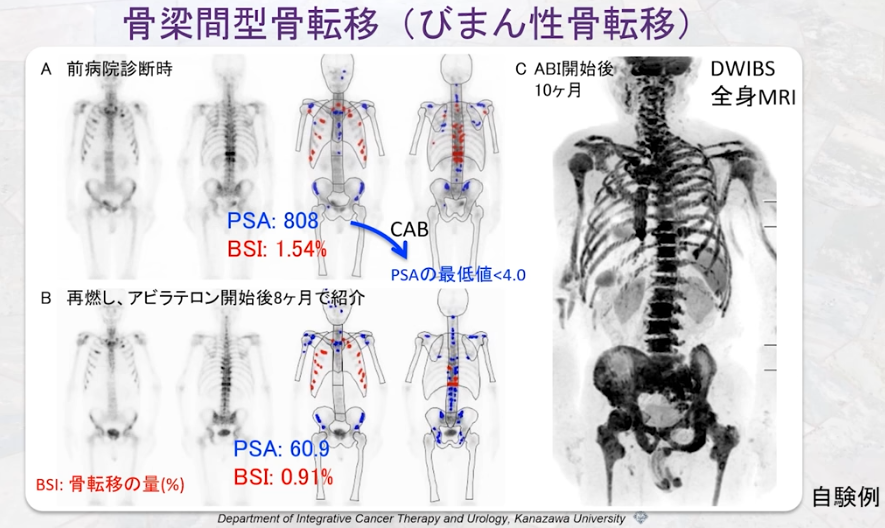
■骨シンチ(BONENAVI) vs 全身MRI
(ホルモン治療患者例:経過判断で困る事例)
・骨シンチ
⇒PSAが最低値の時に骨シンチグラフィ検査をしていない
・全身MRI(WB-MRI/DWIBS)検査結果
⇒骨転移が無ければ
⇒骨は表示されない
⇒右図より全部の骨に転移している事が分かる
⇒抗がん剤で対応
■別の事例
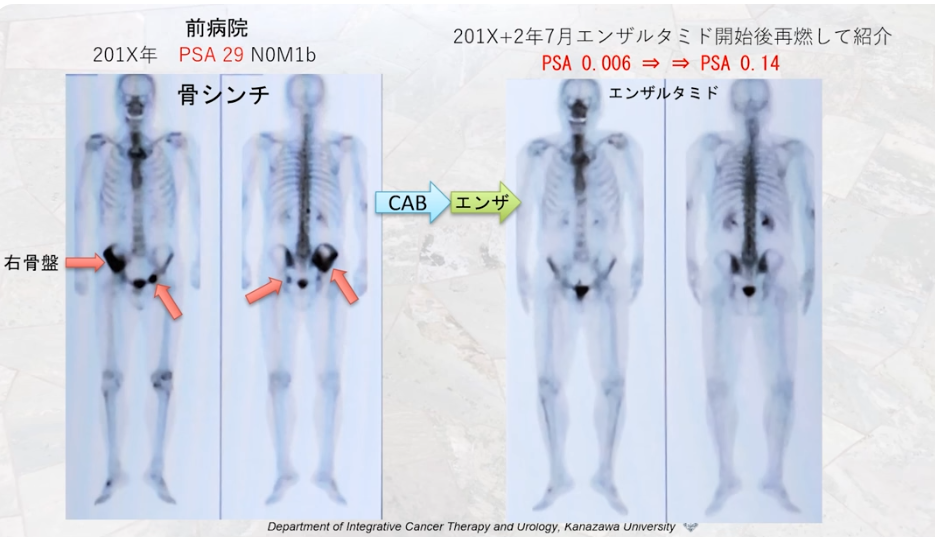
↓
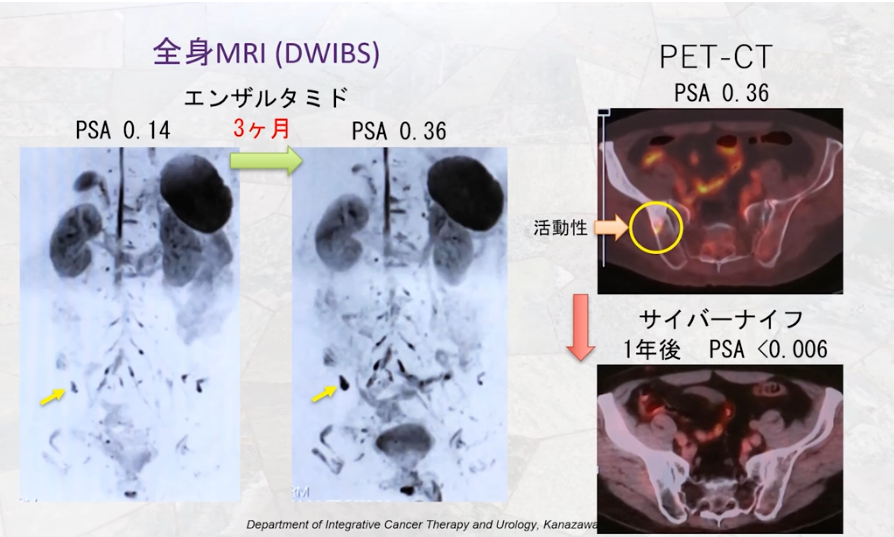
・全身MRI(WB-MRI/DWIBS)によるオリゴ転移(少数転移)検査
⇒骨部は表示されていない
⇒左図黄色矢印部の推移
⇒PET-CT検査で黄色丸部に癌を確認
⇒外放射線療法(サイバーナイフ)実施

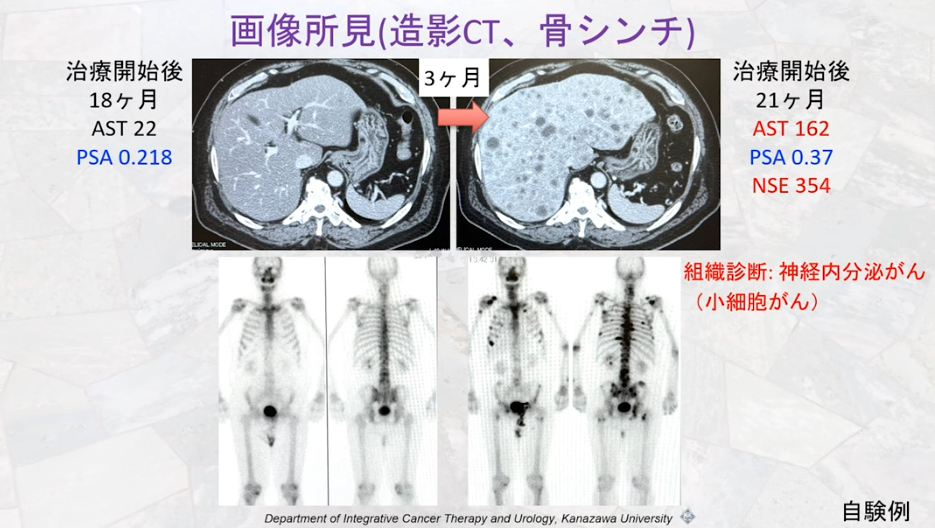
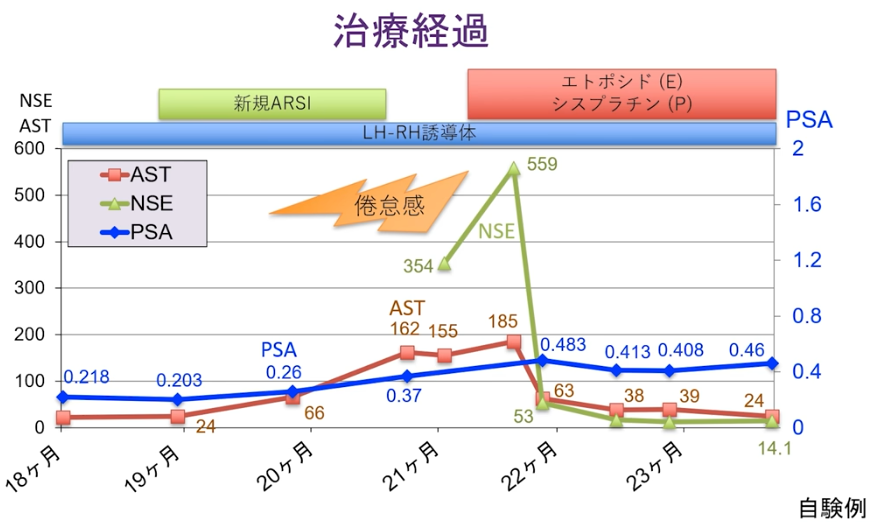

■CRPC(去勢抵抗性前立腺がん)の場合
・3ヵ月一度は画像検査をすべきであると主張されている
※男性ホルモンを抑える治療を行っているにもかかわらず、
前立腺がんが進行している状態

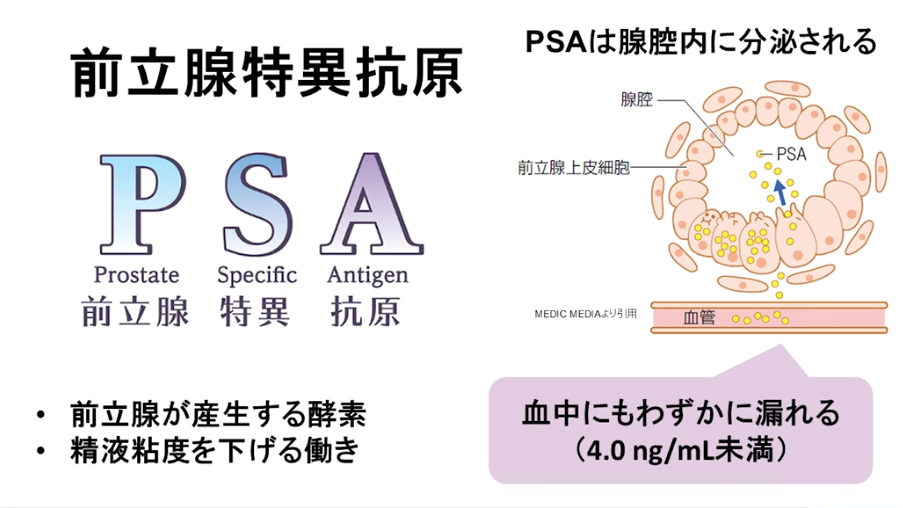
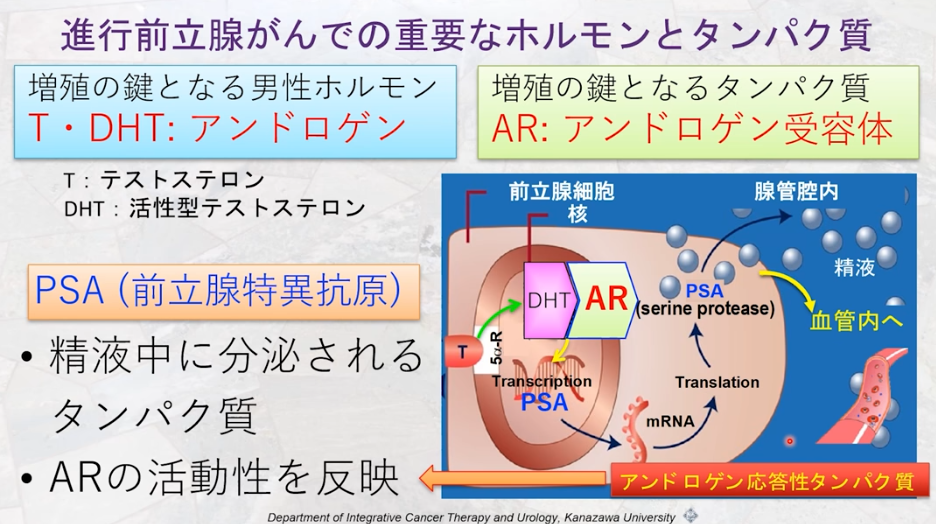
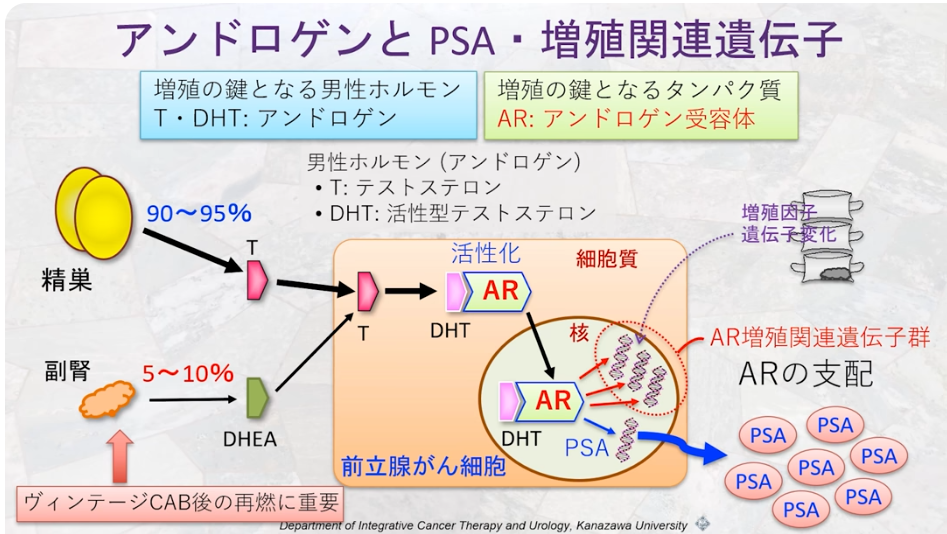
■PSA(アントロゲン応答タンパク質)の生成メカニズム
・T(テストステロン)が
⇒前立腺ガン細胞内の5α還元酵素により
⇒DHT(活性型テストステロン)に変換され
⇒DHTがAR(アンドロゲン受容体)に結合する
・活性化されたAR(アンドロゲン受容体)が
⇒PSAのDNAの核内に結合し
⇒DNAからmRNAになって
⇒PSAというタンパク質になる
⇒最終的に前立腺から漏れたPSAが血管内に流れる
<参考情報>

■再発時のPSA値の基準が異なる理由
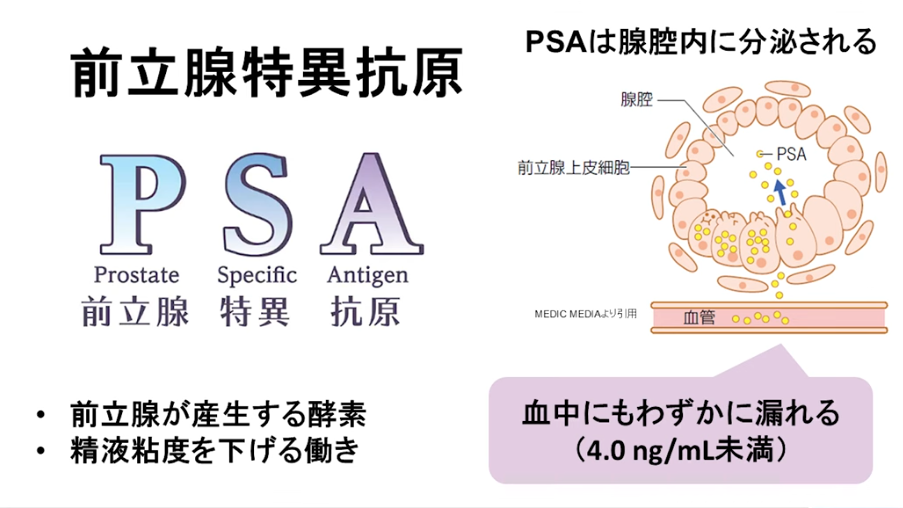
・PSAの特性による
⇒生理活性物質で正常な前立腺細胞がPSAをつくるが
⇒細胞がガン化してもPSAをつくる
⇒普通は組織のバリアに守られて血中に出てることはほとんどないが
・ガンや炎症などが起こると
⇒バリアが破壊されて血中に入るようになり
⇒前立腺ガンの診断に使われる
※全摘手術後PSAが上昇すれば、ガン細胞が原因であると想定できる
⇒PSAの値が0.2の微量でも再発とみなされる

<参考情報>