
■転移性がん患者が来た時、どうするか?
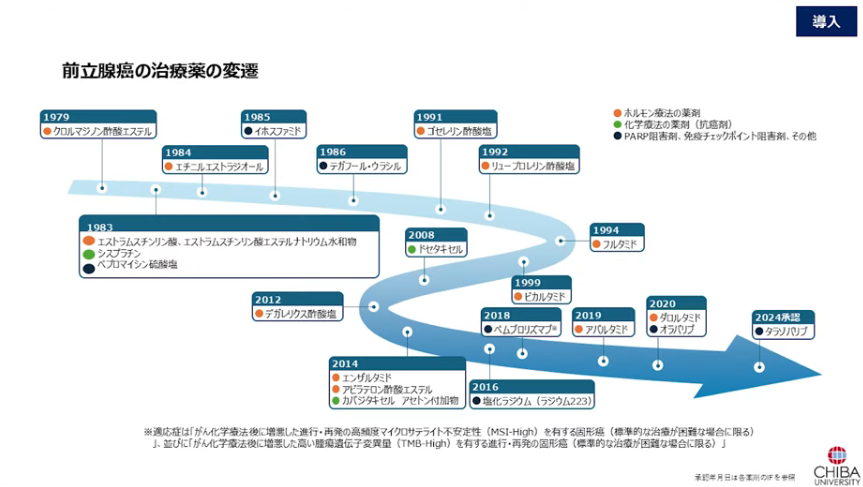
■mHSPCの治療変遷(薬剤の変遷)
・1994年:フルタミド、1999年:ビカルタミドが発売
⇒その後、新しい薬剤が出て来なかった
⇒2008年(10年経って)ドセタキセル(抗がん剤)、デガレリクス(2012年:LHR受容体に作用)
・ホルモン治療薬のブレークスルーは
⇒2014年(エンザルタミド)から一気に新しい治療薬が発売され始めた
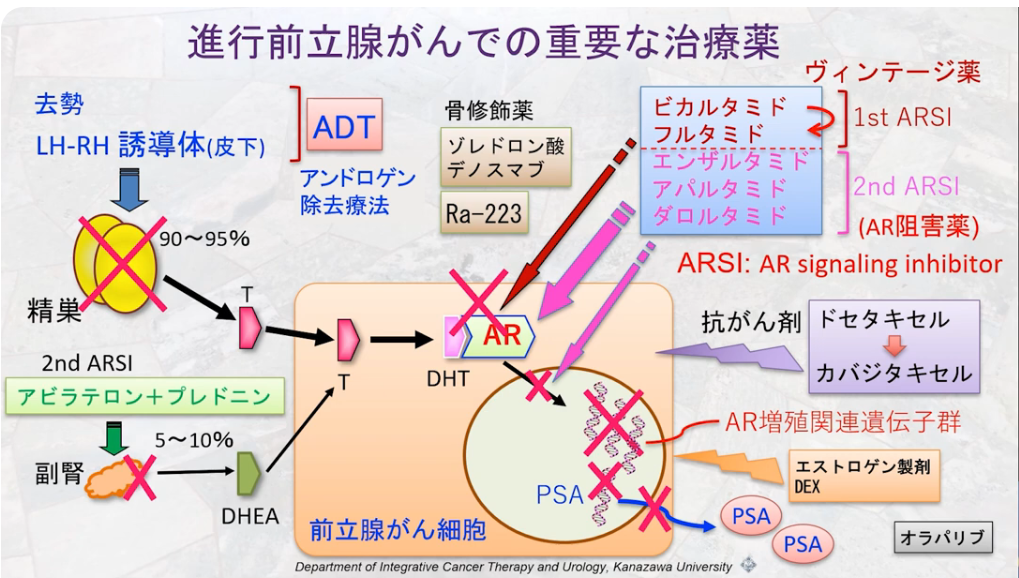
⇒アンドロゲン受容体(AR)阻害薬はエンザルタミド、CYP17阻害剤で、男性ホルモンの合成を抑制することでがん細胞の増殖を抑えますアビラテロン
⇒これらの薬剤を始めから使用することで予後の寿命を延ばす
⇒更に2016年にはRadium233(α線放出性の放射性医薬品:内照射)
⇒オラパリブ(2020年):BRCA変異などDNA修復異常を持つがんに特に有効なPARP阻害薬で、複数のがん種で維持療法として広く使われている
⇒PARP阻害薬は長期に効果が期待される
注:海外(白人)ではホルモン感受性が日本人と比べ低いので最初から使用するのが標準治療
⇒下記<参考情報> 溝上 敦(金沢大学附属病院 泌尿器科 教授)の講演より
<参考情報>
出典:https://www.youtube.com/watch?v=5_ms8jOo6mU 講演5「進行前立腺がん治療におけるPSA検査の落とし穴と画像診断」 溝上 敦(金沢大学附属病院 泌尿器科 教授)共催:NPO法人腺友倶楽部 / 一般社団法人日本泌尿器腫瘍学会Mo-FESTA CANCER FORUM(モーフェスタキャンサーフォーラム)2022(男性がん総合フォーラム)
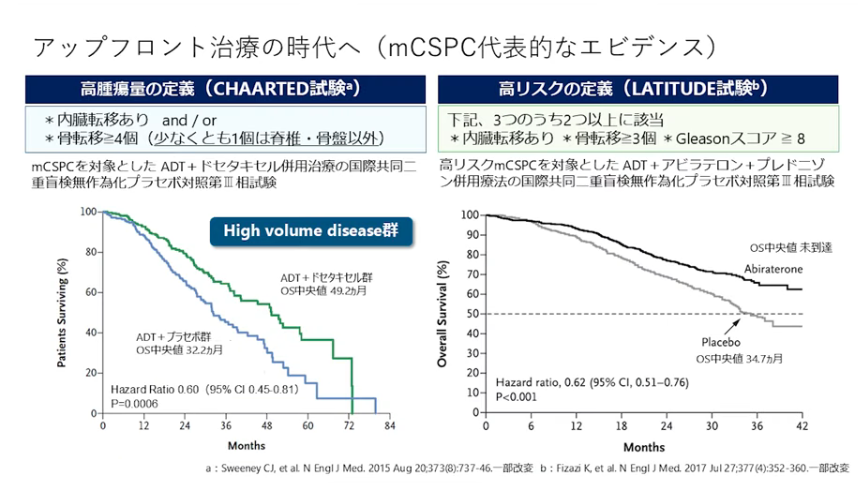
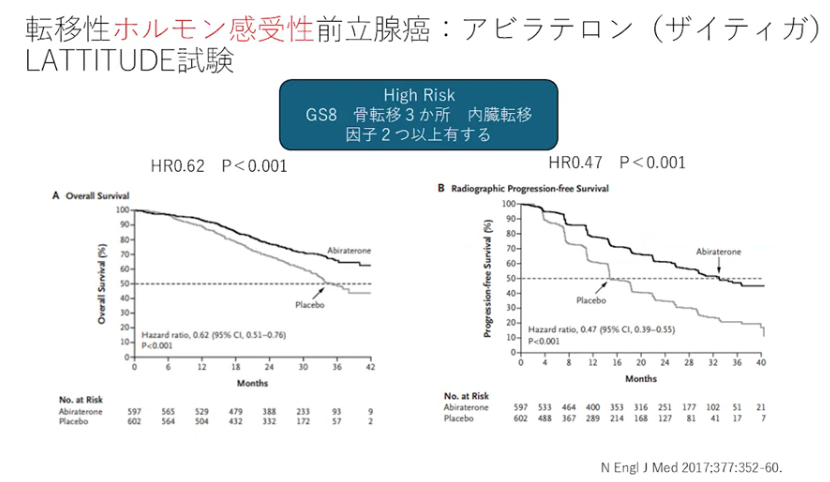
■時代を変えた治療薬(高ボリューム患者):転移性前立腺がんのランドマーク的試験結果
・高ボリューム(高腫瘍量)患者の定義
⇒内蔵転移あり、骨転移≧4個(少なくとも1個は脊髄・骨盤以外)
⇒初めからドセタキセル(抗がん剤)を使うことで生命予後の延長効果が大体1.5年位延びた(中央値)
⇒普通は半年程度延長したのが多い
⇒ブレークスルーである
・高リスクの定義
⇒高ボリューム(高腫瘍量)に比べ緩い
⇒初めからアビラテロン(男性ホルモンの合成を抑制)を使用することで生命予後を延ばす治療効果がある。
・高ボリューム(高腫瘍量)の患者には
⇒2つ薬剤又は3つの薬剤を使う(NCCN Guideline 2026:白人男性が対象)のが基本
・ボリュームが少ない患者には
⇒2Bということで推奨が大体コンセンサスで50%から85%
⇒2Bはエキスパートで意見が分かれるが
⇒ARPI新規アンドロゲン受容体阻害薬あるいは外部照射を併用
⇒あるいは時にはトリプレットを使う

・治療変遷で生命予後がどう変わってきたか?→海外のデータ
⇒昔はホルモン療法単独(ADT alone)で大体3年位延長
⇒ADT+ドセタキセル(抗がん剤)を使う事で大体4年位延長
⇒トリプレット(ADT+ドセタキセル(抗がん剤)+アビラテロン(男性ホルモンの合成を抑制:新規アンドロゲン受容体阻害薬))を使う事で大体5年位延長

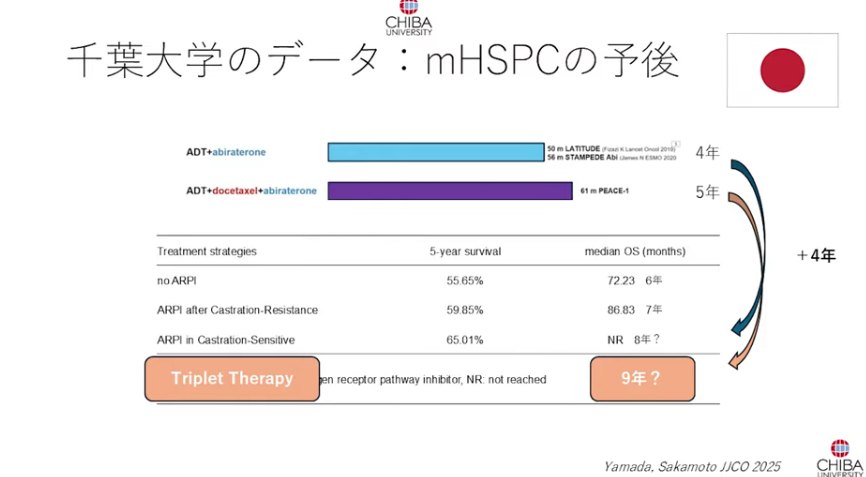
・千葉大のデータ
⇒日本人はスタートラインからみて
⇒ADT+新規アンドロゲン受容体阻害薬(アビラテロン)で約4年位延長(海外データ)から
⇒8年位延長(千葉大データ)している
※患者数は不明、計測開始期間も不明

・千葉大のデータ(ADT+新規アンドロゲン受容体阻害薬(アビラテロン))からトレンド予想
⇒トリプレット(ADT+ドセタキセル(抗がん剤)+アビラテロン(男性ホルモンの合成を抑制:新規アンドロゲン受容体阻害薬))のトレンド予想
⇒+4年延長(海外データをシフト)を予想すると海外データの大体5年を追加して
⇒9年位延長が予想される
※日本人はホルモン療法に対する感受性が海外より高い事が知られている

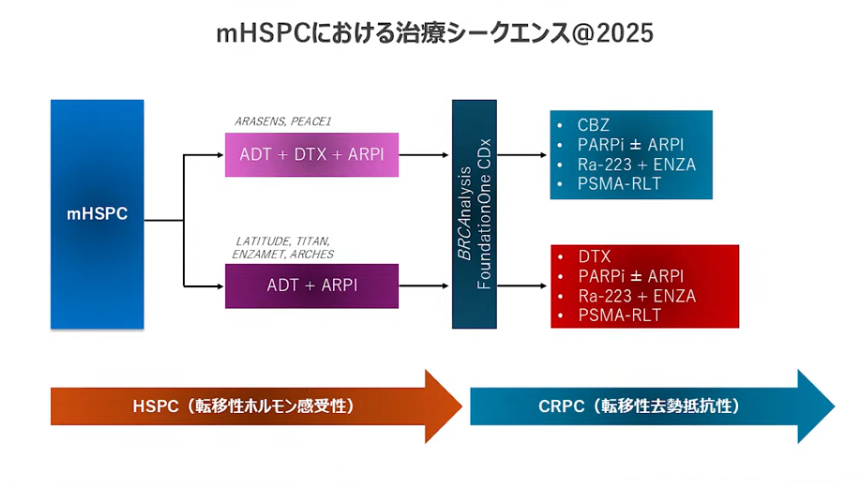
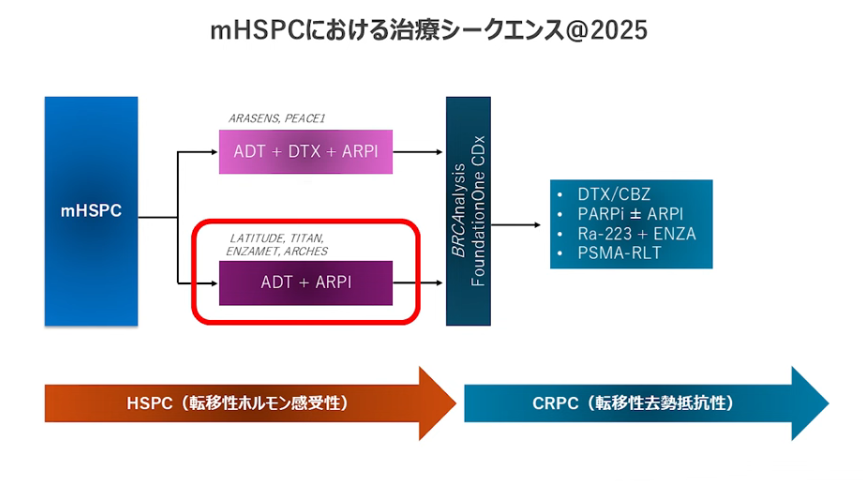
■転移性前立腺がんが出た場合の治療シークエンス
・トリプレット(ADT(ホルモン療法)+ドセタキセル(抗がん剤)+アビラテロン(男性ホルモンの合成を抑制:新規アンドロゲン受容体阻害薬))とダブレット(ADT(ホルモン療法)+ドセタキセル(抗がん剤))を使う場合

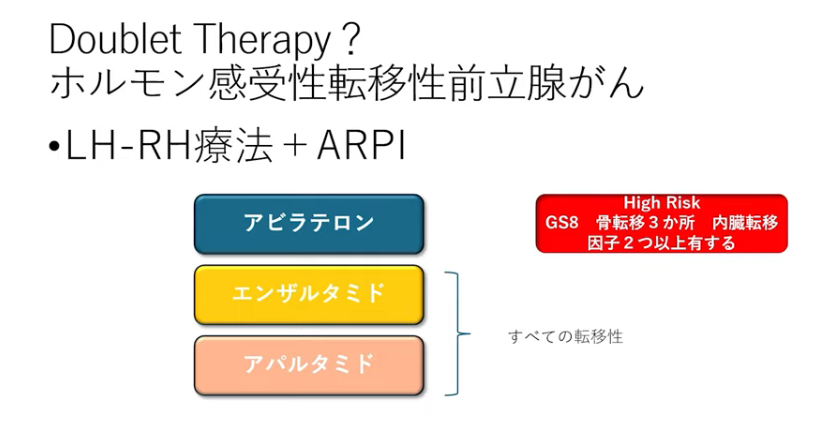
■この3つの薬剤の違いは?
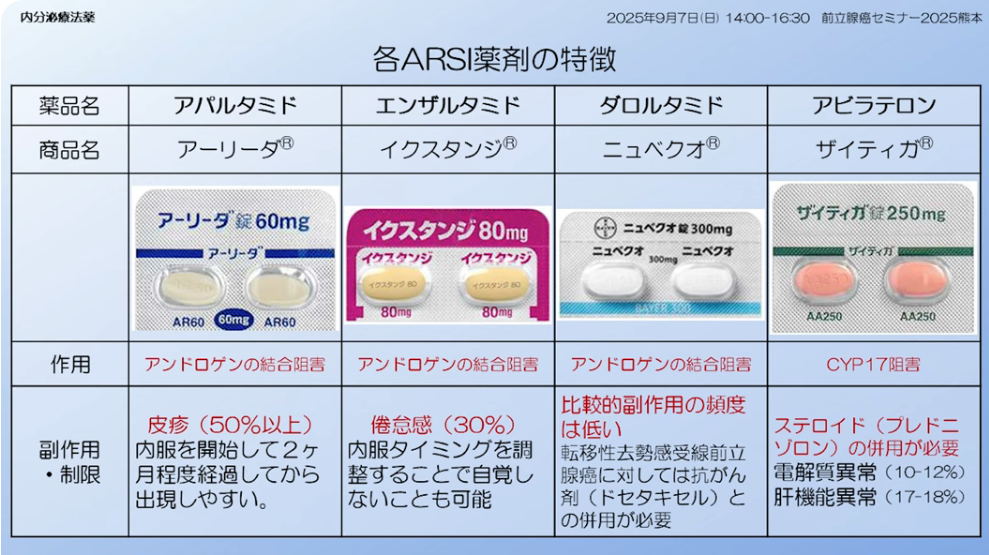
・アビラテロン:ハイリスク患者でグリソンスコア8、骨転移3個、内臓転移の内、因子が2つある患者
⇒縛りがある
⇒ステロイドを使うので長期で使用した場合に影響を受ける可能性ももしかしたらあるかもしれない
・エンザルタミドとアパルタミドは全ての転移に使う(転移が1個でも使う)
⇒縛りがない
⇒ステロイドは無い
※ビンテージであるビカルタミドをまだ使う場合もある。
⇒高齢者であれば未だ使えますが
※1994年:フルタミド、1999年:ビカルタミドが発売

※アンドロゲン受容体(AR)阻害薬はエンザルタミド、CYP17阻害剤で、男性ホルモンの合成を抑制することでがん細胞の増殖を抑えますアビラテロン、アンドロゲン受容体阻害薬(第二世代抗アンドロゲン)のアパルタミド
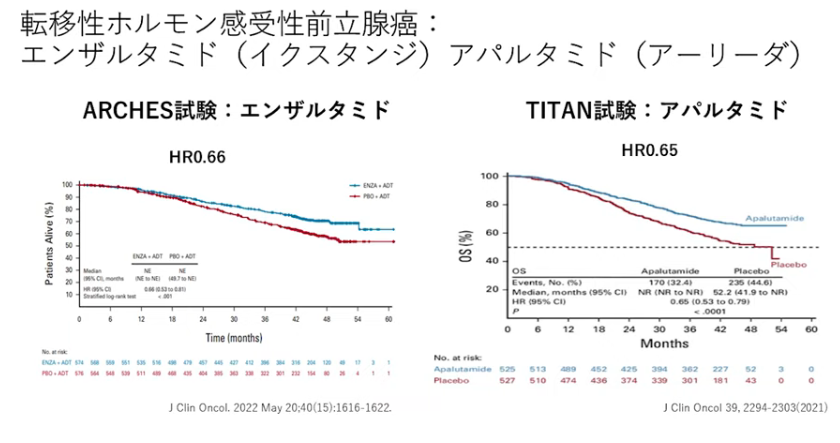
・左図:全生存期間においても延長している
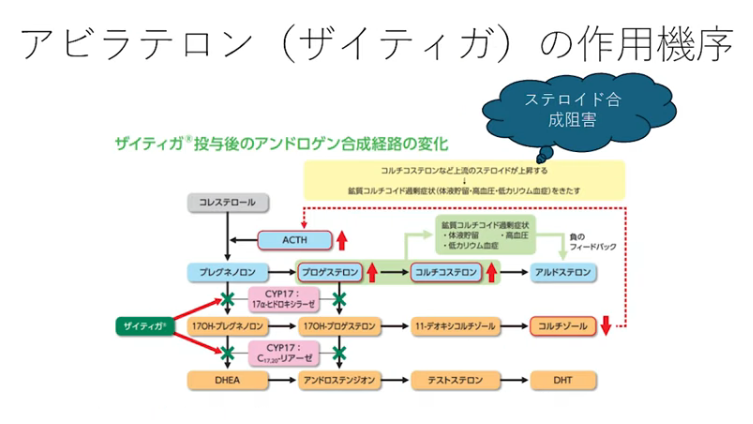
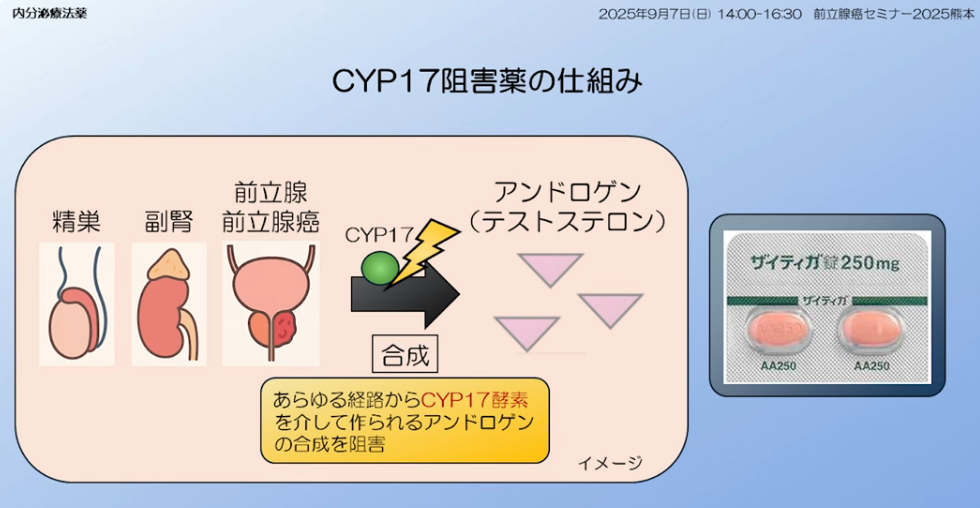
・ステロイドの合成を阻害
⇒ステロイドの合成する中で
⇒テストステロンを作られる。
⇒テストステロンが作られないようにするのがアビラテロン
⇒ステロイドを作らないようにプレグネノロンから
⇒抗DHEAの酸性をブロックする事で
⇒CYP17という酵素をブロックするのであるが、
⇒テストステロンからDHEAを作られないように
⇒コルチコステロンが作られないように
⇒ブロックしているのが
⇒アビラテロン
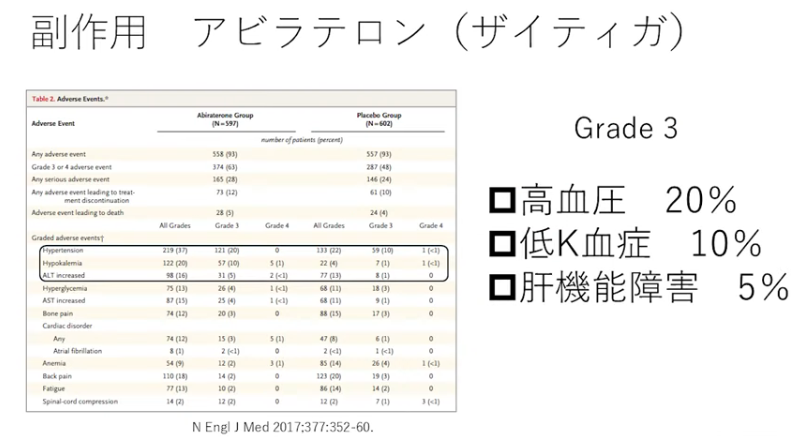
・副作用
⇒鉱質コルチコイド(副腎皮質の“球状層”から分泌されるホルモン)が増えてしまう
⇒低カリウム血症が出てしまう場合がある
⇒状況によっては高血圧になる
※Copilot回答:カリウムは筋肉・神経・心臓の働きに不可欠なので、低下すると全身にさまざまな影響が出ます。血中カリウムが 3.5 mEq/L 未満になる状態で、筋力低下・不整脈・便秘などを引き起こす。原因は利尿薬、嘔吐・下痢、ホルモン異常などが多い。
・化学式はほとんど同じだが
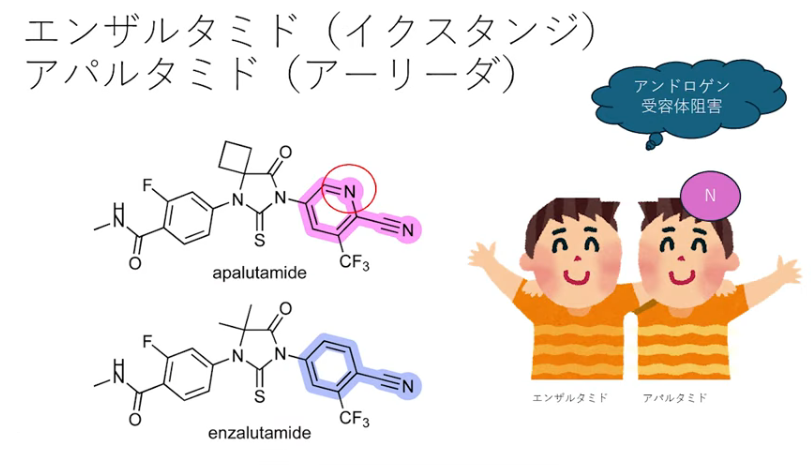

・薬剤効果はほぼ同じ
⇒生命予後の延長があった
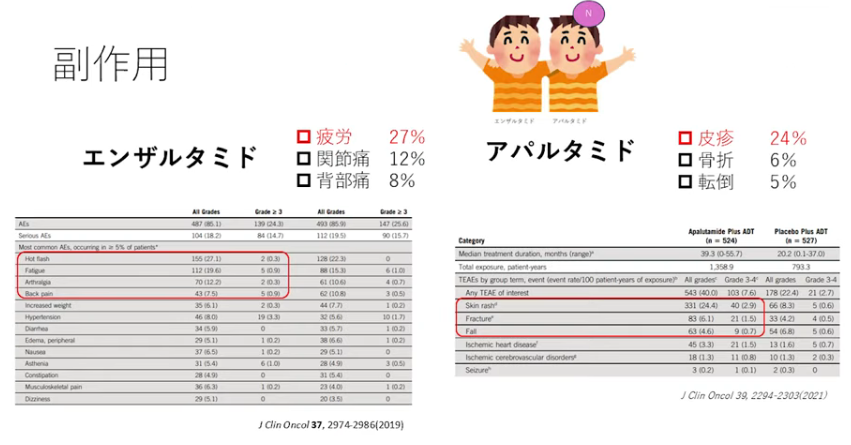
・副作用が大きく異なる
・エンザルタミド
⇒疲労が出れるので朝に服用すると午前中からぐったりする
⇒対策として寝る前に服用する事で疲労感が睡眠を誘発
・アパルダミド
⇒皮疹が大きな問題
⇒海外(症例率:22%)より日本人(症例率:55%)の方が多い
⇒明確な理由は分からないが、もしかしたら体重差が影響しているかも(27kg軽い)

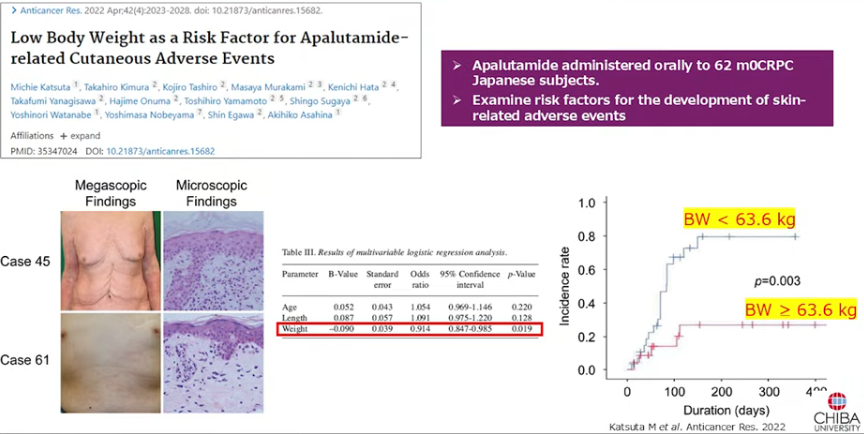
・他のデータ事例から
⇒体重63.3kg以下の患者の方が皮疹が多く出ている
⇒副作用を見る上で体重が一つの因子になる

・新規薬剤
⇒エンザルタミド、アパルダミドは高価で副作用も強い
・ビンテージ(旧薬剤)
⇒ビカルタミドは安価であり、
⇒副作用も長く使っているので、プロファイルも良く分かるので、アパルダミドのような皮疹もほとんどない
⇒80歳を超える高齢者であれば未だ使える
※1994年:フルタミド、1999年:ビカルタミドが発売
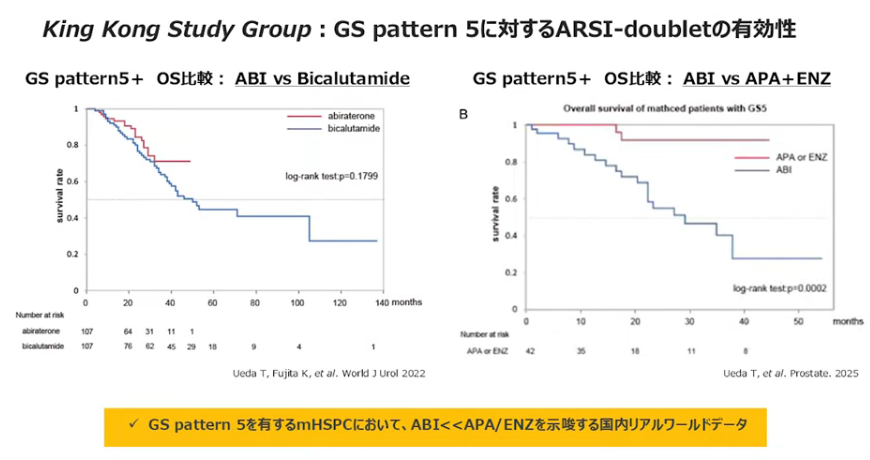
■新薬剤はどんな人が使った良いかの事例(近畿大学を中心としたKing Kong Study:日本人のデータ)
◆対象者:グリソン5(一番悪い評価の症例)
・アビラテロン(新)vs ビカルタミド(旧)の比較(左図)
⇒そんなり生命予後は変わらない
・アビラテロン(新)vs アパルダミド or エンザルタミドの比較(右図)
⇒『アンドロゲン受容体阻害薬』の方が生命予後の延長効果が見られる
※アンドロゲン受容体(AR)阻害薬はエンザルタミド、CYP17阻害剤で、男性ホルモンの合成を抑制することでがん細胞の増殖を抑えますアビラテロン、アンドロゲン受容体阻害薬(第二世代抗アンドロゲン)のアパルタミド

<参考情報>
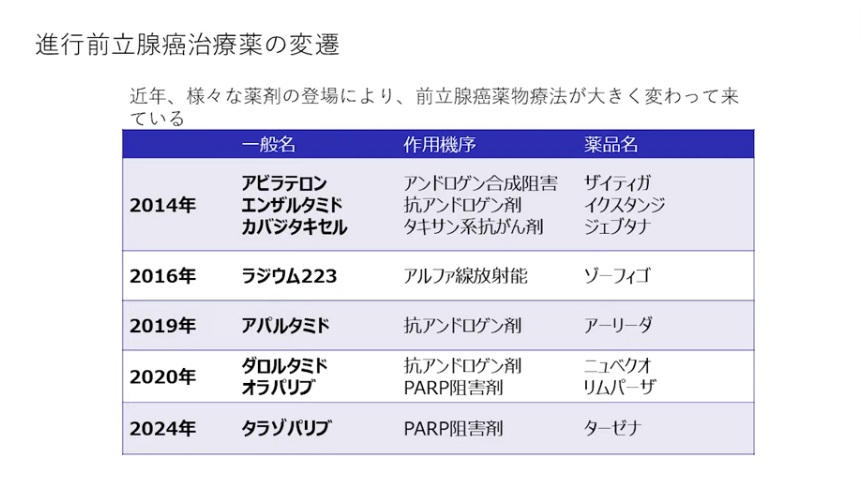
・旧(第一世代(古典的)抗アンドロゲン薬
⇒1994年:フルタミド、1999年:ビカルタミドが発売
・新薬剤:アンドロゲン受容体シグナル阻害薬(ARSI)
⇒2014年:エンザルタミド、2019年:アパルダミドが発売
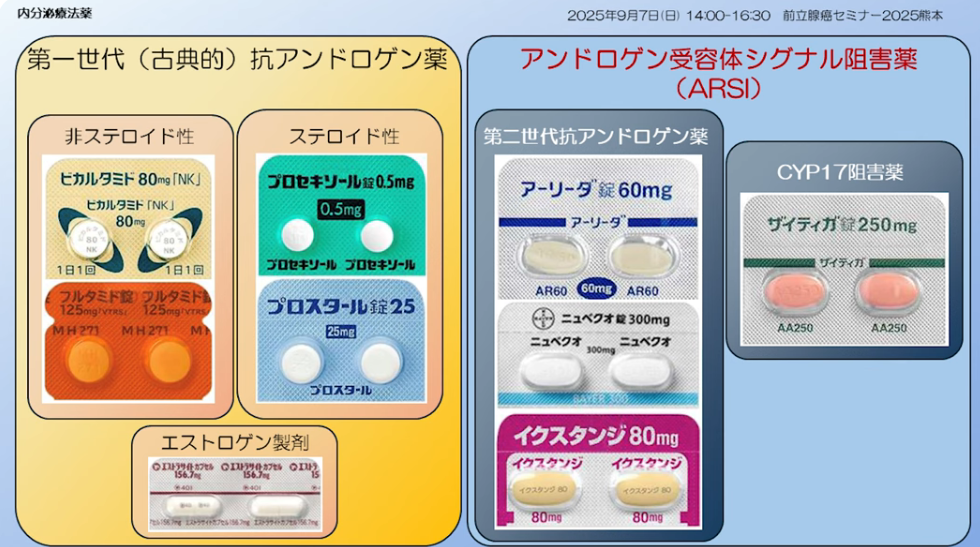
・新旧の違い
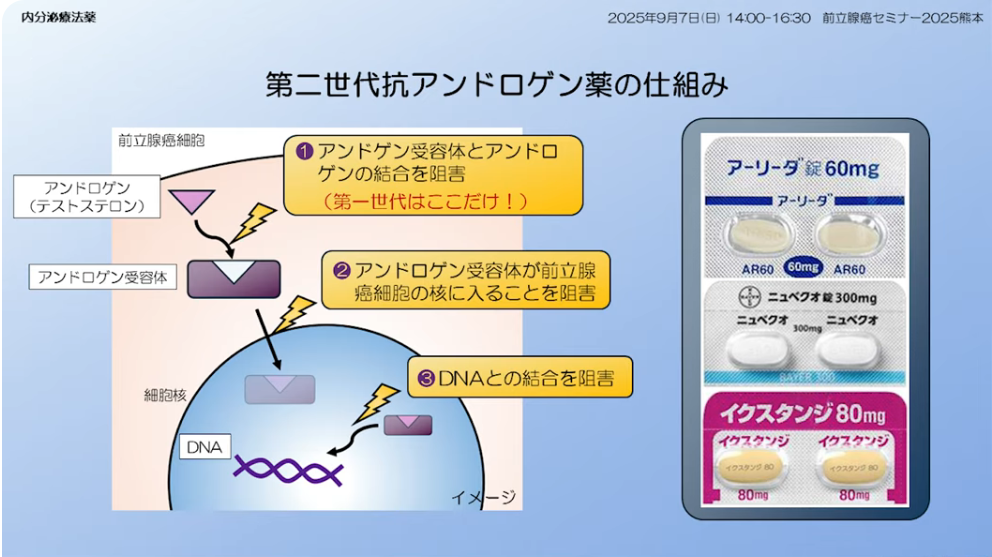
・CYP17阻害剤で、男性ホルモンの合成を抑制することでがん細胞の増殖を抑えますアビラテロン(2014年)
・新薬剤(ARSI)の毎月の治療費
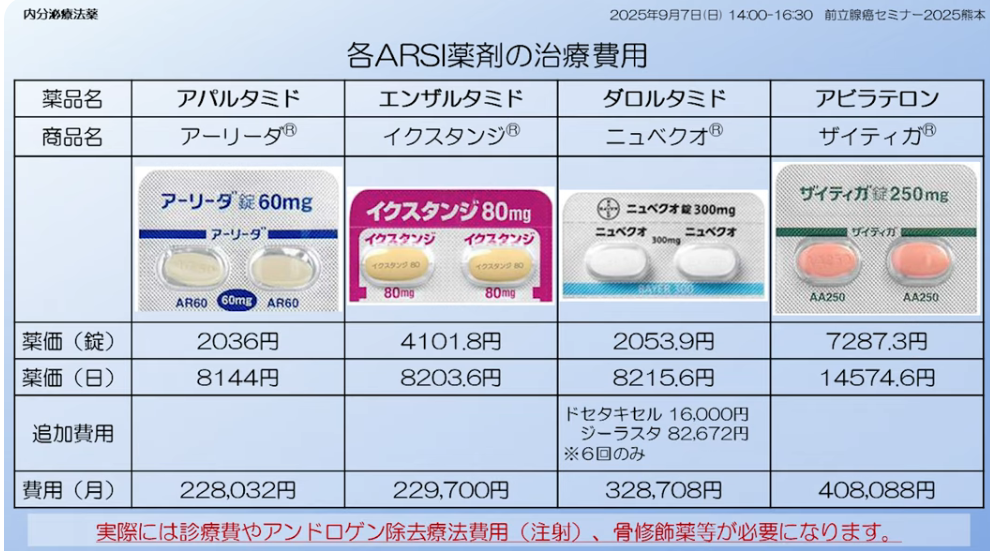
出典:サブタイトル/⑤-4-3-4.ホルモン療法 https://www.youtube.com/watch?v=K9gfEnsbMC8&t=295s 前立腺癌セミナー2025 熊本 熊本大学病院 泌尿器科 助教 倉橋 竜磨
<参考情報>
・高額療養費制度
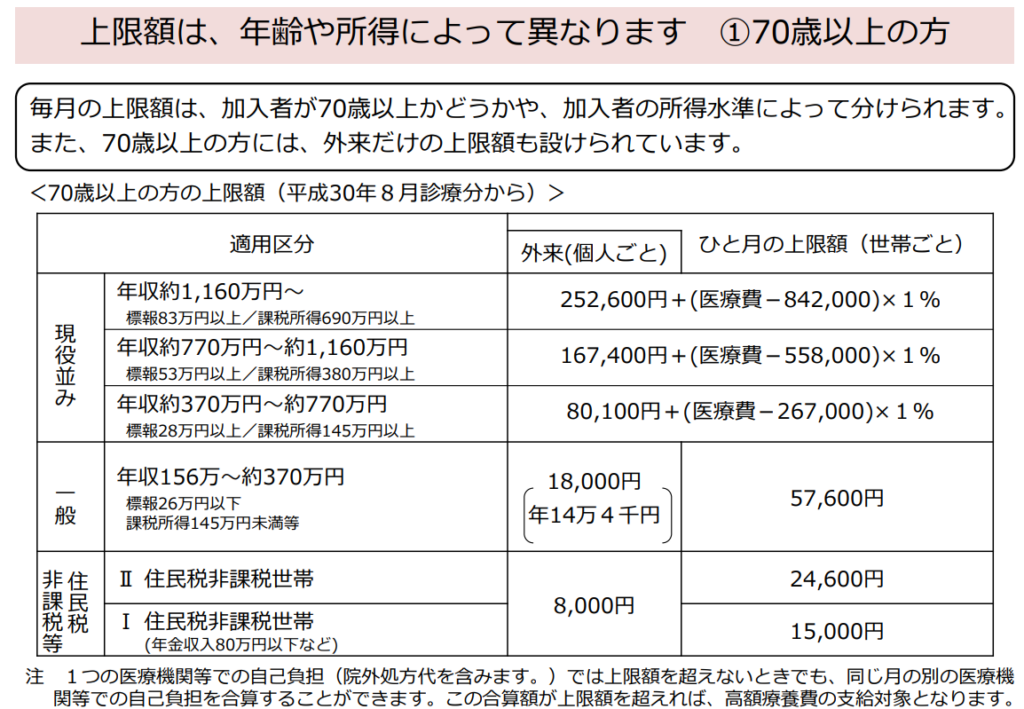

・4回目から多数回該当
⇒医療費の負担減
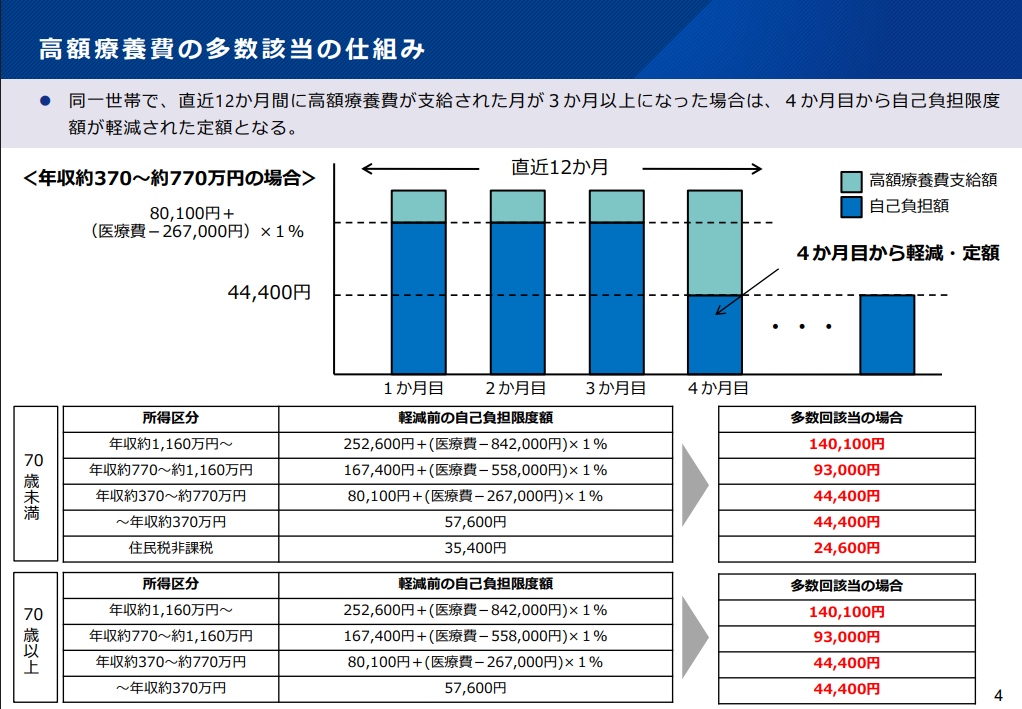
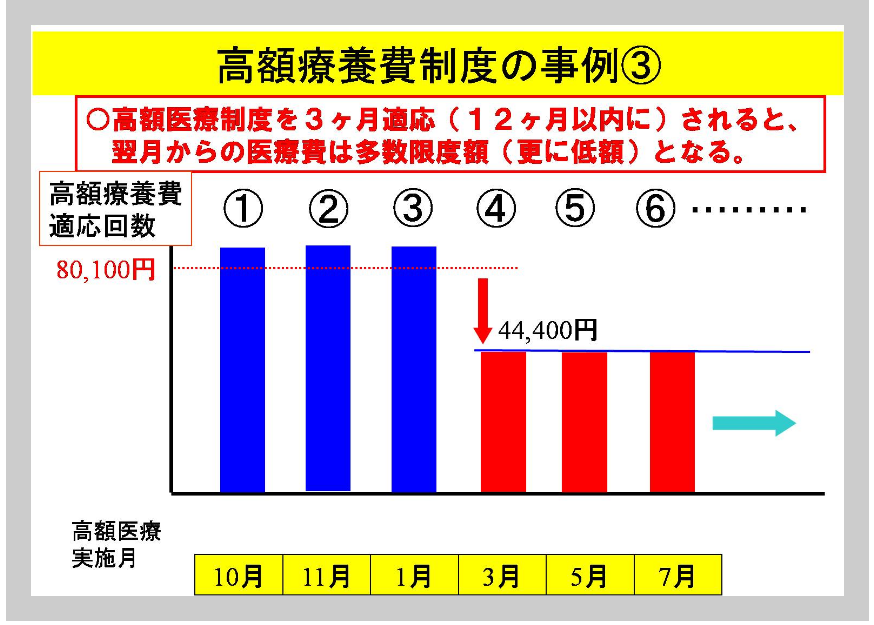
注:■ 4回目以降の回数制限(Copilotの回答)
ただし、直近12か月の中で「3回」が維持されている必要がある → 古い月が12か月を超えるとカウントから外れ、4回目扱いでなくなることもある
制限なし(何回でも適用だが、間違えないように下記例を理解する事)
・例で理解する
- 2025年6月・9月・12月に高額療養費が支給
- 2026年1月 → 4回目で多数回該当(限度額が軽減)
- 2026年7月になると、2025年6月分が12か月を超えてカウントから外れる → カウントが2回に戻るため、多数回該当が解除される
出典:サブタイトル/⑤-3. 高額療養費制度~ガンと診断された時~

出典:https://www.youtube.com/watch?v=LG4F4KHNL5U&t=1784s 共催:NPO法人腺友倶楽部 / 一般社団法人日本泌尿器腫瘍学会 / 公益社団法人 日本放射線腫瘍学会 Mo-FESTA CANCER FORUM(モーフェスタキャンサーフォーラム)2025 講演3「前立腺がん薬物療法の変遷、今に至るまで」 坂本 信一(千葉大学医学部附属病院 泌尿器科 診療教授)